بیماری سرماخوردگی ویروسی (آنفولانزا - Flu)
ویروس آنفلوآنزا عامل بیماری آنفلوآنزا است که بیشتر سیستم تنفسی شامل بینی، گلو و ریه ها را مورد حمله قرار میدهد. برای بیشتر افراد، بیماری آنفلوآنزا خودبخود بهبود مییابد اما گاهی اوقات گرفتاریهای ناشی از آنفلوآنزا میتواند منجر به مرگ شود. ویروس آنفلوآنزا به فلو نیز معروف است. البته با ویروس فلو که در معده ایجاد عفونت می کند و باعث اسهال و استفراغ می شود فرق می کند. این ویروس دارای 7 جنس است که شامل :
Influenza virus A, B, C, D and Isa virus, Thogoto virus, Quaranja virus
چهار ویروس اول تحت عنوان ویروس های آنفلوآنزا شناخته شده اند که در مهره دارانی مثل پرندگان، انسان و پستانداران دیگر ایجاد عفونت آنفلوآنزا می کنند. ایساویروس، ماهی سالمون و توگوتوویروس، مهره داران و بی مهرگان مثل کنه ها و پشه ها را آلوده می کنند. تفاوت این ویروس ها درآنتی ژن ساختمان هسته و پروتئین اطراف آن (نوکلئوکپسید) و پروتئین زمینه ویروس است.
1) آنفلوآنزا A : انسان، دیگر پستانداران و پرندگان را آلوده می کند و همه پاندمی های (همه گیری) آنفلوآنزا به علت آلودگی با همین گروه است. ویروس آنفلوآنزا A باعث بیماری شدید در انسان می شود که حتی باعث مرگ همه گیر نیز شده است و دارای انواع سرولوژیکی متفاوت است که شامل موارد زیر است:
- H1N1 که به فلو اسپانیایی در سال 1918 معروف است و فلو خوکی در سال 2009
- H2N2 باعث فلو آسیایی شده است
- H3N2 باعث فلو هنگ کنگی شده است
- H5N1 یک تهدید همه گیری محسوب می شود.
- H7N7 به صورت غیر معمول باعث بیماری در حیوانات می شود
- H1N2 در انسان و خوک ایجاد موارد تک گیر می کند
- H9N2, H7N2, H7N3, H10N7
2) آنفلوآنزا B : انسان و سگ آبی
3) آنفلوآنزا C : انسان، خوک و سگ
4) آنفلوآنزا D: خوک و بز
مشخصات ویروس آنفلوآنزا:
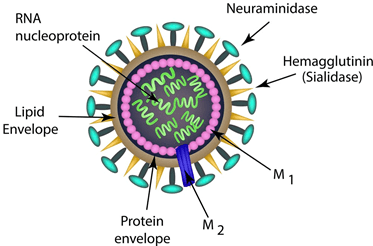
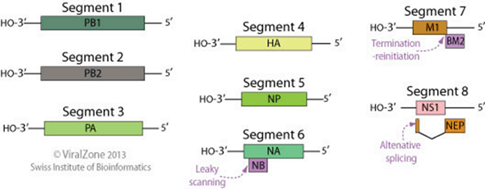
از خانواده اورتومیکسوویریده است که ژنوم RNA دار تک رشته ای منفی دارد. ژنوم این ویروس قطعه قطعه است. و هر قطعه برای ایجاد پروتئین خاصی برنامه ریزی شده است (شکل زیر). دو گلیکوپروتئین اصلی و بزرگ در سطح ویروس وجود دارد که برای اتصال ویروس به سلول میزبان مورد نیاز است. این دو گلیکوپروتئین به نام های نورآمینیداز (N) که باعث آزادسازی ویروس های جدید از سلول آلوده می شود و هماگلوتینین (HA) که باعث اتصال ویروس به سلول و وارد شدن به آن می شود هستند که می توانند به عنوان هدفی برای داروهای ضد ویروسی استفاده شوند. این دو آنتی ژن می توانند توسط آنتی بادی شناسایی شوند. استفاده از آنتی بادی برای شناسایی این آنتی ژن ها در ویروس آنفلوآنزا A باعث دسته بندی زیرگروه های متفاوتی از این ویروس مثل H و N در H5N1 شده است.
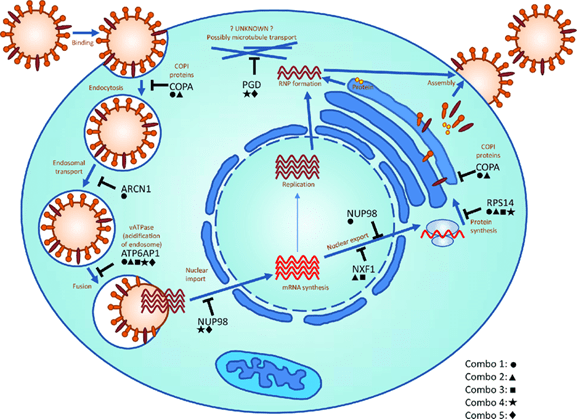
نحوه تکثیر ویروس آنفلوآنزا:
ویروس از طریق اتصال هماگلوتینین ویروسی با اسید سیالیک سطح سلول های اپیتلیال در ریه ها و گلو وارد سلول می شود. سلول ویروس را از طریق آندوسیتوز وارد خود می کند. در فضای اسیدی این آندوسیتوز، غشای سلول با غشای ویروس و پروتئین های هماگلوتینین ادغام می شود و ژنوم ویروس، RNA ، به سیتوپلاسم سلول آزاد می شود. آنزیم های ویروسی و ژنوم آن وارد هسته سلول شده و آنجا ساخت اجزای ویروسی تکمیل می گردد. ویروس جدید بوسیله گلیکوپروتئین نورآمینیداز از سلول جوانه می زند و آزاد می شود. مراحل تکثیر را در شکل زیر می بینید.
راه انتقال ویروس آنفلوآنزا:
به طور کلی ویروس آنفلوآنزا از پستاندار آلوده که از طریق سرفه و عطسه ذرات هوای حاوی ویروس تولید می کند منتقل می شود و در پرندگان از طریق قطرات آلوده ای که دفع می کنند منتقل می شود. این ویروس می تواند از طریق بزاق، ترشحات بینی، مدفوع و خون منتقل شود. ویروس آنفلوآنزا در خارج از بدن حدود یک هفته در دمای 37 درجه و حدود 30 روز در دمای صفر درجه سانتی گراد زنده می ماند. این ویروس به راحتی با مواد ضدعفونی کننده مثل دزانفکتان ها و دترجنت ها غیر فعال می شود.
تغییرات ژنتیکی ویروس آنفلوآنزا:
جهش در ساختار آنتی ژنیکی ویروس آنفلوآنزا باعث ایجاد تفاوت هایی در زیر گروه های ویروس و گونه های آن می شود. گونه های خاص ویروس براساس شاخص های آنتی ژنیکی سطح ویروس یعنی HA (13) گروه اصلی و NA (9) گروه اصلی نام گذاری می شوند مثل A(H2N1) و یا A(H3N2). .
تغییر تدریجی آنتی ژنیک، ایجاد گونه های جدید می کند که به این مراحل آنتی ژنیک دریفت می گویند که به همین علت آنتی بادی علیه این آنتی ژن ها مدام در حال تغییر است. از طریق این مکانیسم ویروس قادر است از دسترس سیستم ایمنی در امان بماند. هم آنفلوآنزا A و هم B می توانند این مکانیسم را داشته باشند و همین دلیل تغییر سالیانه واکسن آنفلوآنزا است.
آنفلوآنزای A نوع دیگری از جهش را دارد که باعث ایجاد زیر گروه جدید آن می شود که به این نوع جهش، آنتی ژنیک شیفت می گویند. تغییر ناگهانی است که به علت نوترکیبی در ژنوم آنفلوآنزا ایجاد می شود که در عفونت همزمان دو نوع ویروس آنفلوآنزای A در یک فرد اتفاق می افتد. این نوترکیبی بین ویروس های آنفلوآنزای A انسانی با خوکی یا پرنده می تواند اتفاق بیفتد. مثلا در مکانی که انسان، قو و خوک زندگی می کنند، آنفلوآنزای انسانی و پرنده همزمان خوک را آلوده می کنند و ایجاد نوع جدیدی از ویروس آنفلوآنزای A می کنند که محققان نمی توانند از پیش برای آن واکسنی تهیه کنند. این نوع جهش منجر به شیوع آنفلوآنزای جهانی در مدت زمان کوتاهی می شود.

در طرح گرافیکی زیر دو نوع آنفلوآنزا A, B نشان می دهد که شایع ترین بیماری انسان است که مسئول آنفلوآنزای فصلی در هر سال است.
آنفلوآنزای A به دو زیر گروه طبقه بندی می شود در حالی که آنفلوآنزای B به دو دودمان یاماگاتا و ویکتوریا تقسیم بندی می شود:
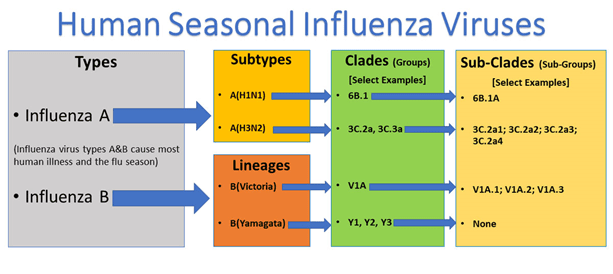
نامگذاری ویروس آنفلوآنزا بر اساس محل، سال و گونه کشف شده می باشد:

بیماریزایی ویروس آنفلوآنزا:
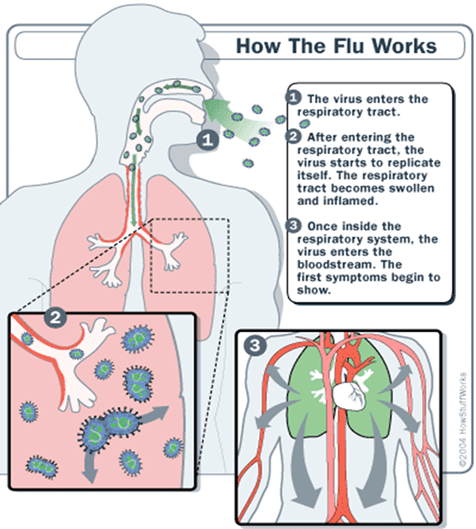
آنفلوآنزا یک بیماری تنفسی است که توسط ویروس آنفلوآنزا ایجاد می شود. فلو همان سرماخوردگی نیست با اینکه علائم مشترک زیادی دارند. باید در نظر داشت که آنفلوآنزا با فلو در معده که باعث اسهال و استفراغ می شود متفاوت است. سرماخوردگی ممکن است توسط ویروس های مختلف دیگر ایجاد شود که به مشکلات با جدیت کمتر ختم می شود. با ورود آنفلوآنزا به بدن، ویروس به مجاری تنفسی حرکت می کند و در آنجا به سلول ها متصل می شود و ژنوم خود را آزاد می کند. هسته سلول محل تکثیر ژنوم ویروس است. ویروس درآنجا کپی می شود و با تعداد زیاد عملکرد سلول را مختل می کند. کپی های فراوان ویروس سپس به غشای سلولی رفته و از آنجا با مرگ سلول، ویروس از سلول آزاد شده، سلول های دیگر را نیز گرفتار می کند. در شکل زیر مراحل ورود و محل هایی که ویروس تکثیر میکند بر اساس 1 تا 3 نشان داده است.
علائم بیماری آنفلوآنزا:
در اکثر افراد این ویروس به صورت خودبخود محدود می شود. اما گاهی آنفلوآنزا و گرفتاری های حاصل از آن می تواند کشنده باشد. افرادی که در معرض خطر بالاتری نسبت به این ویروس هستند شامل: کودکان زیر 5 سال بخصوص زیر 12 ماه، افراد مسن بالای 65 سال، افراد و پرستارانی که طولانی مدت در مرکز مراقبتی فعالیت می کنند، زنان باردار، افراد با ضعف سیستم ایمنی، افراد با بیماری های مزمن مثل آسم- بیماری قلبی- بیماری کلیوی- کبدی و دیابت، افراد خیلی چاق با شاخص توده بدنی (BMI) 40 یا بالاتر
در ابتدای فلو علائم شبیه سرماخوردگی ساده مثل آب ریزش بینی، عطسه، گلو درد است. سرماخوردگی معمولی بتدریج توسعه می یابد در حالی که آنفلوآنزا به صورت ناگهانی بارز می شود. البته آنفلوآنزا A شایع تر از نوع B است. شایع ترین علائم شامل:
- تب بالای 38 درجه
- درد ماهیچه ای
- لرز و عرق
- سر درد
- سرفه خشک و مزمن
- ضعف و خستگی
- گرفتگی بینی
- گلو درد
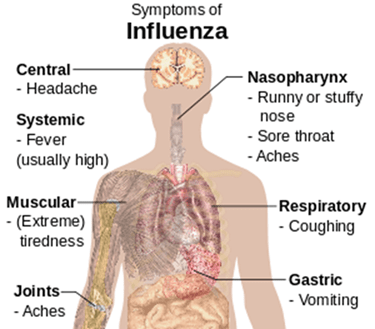
در بچه ها و سالمندان علاوه بر این علائم گرفتاری های دیگری هم ایجاد می کند که شامل: پنومونی، برونشیت، آسم، مشکلات قلبی و عفونت گوش حدود 1 تا 4 روز بعد از آلوده شدن با ویروس آنفلوآنزا، علائم فلو بطور ناگهانی خود را نشان می دهد. اکثر افراد چند روز تا کمتر از 2 هفته بهتر می شوند ولی در افراد با ضعف سیستم ایمنی ممکن است پنومونی شدید یا مشکلات جدی تر دیگر ایجاد کند.
تشخیص ویروس آنفلوآنزا:
تعدادی روش برای تشخیص ویروس آنفلوآنزا در نمونه های تنفسی وجود دارد که در آزمایشگاه ها مرسوم است.
1) روش های جداسازی ویروس از نمونه:
الف) Viral Culture
ب) Shell Viral Culture (SVC)
2) روش مبتنی بر تشخیص آنتی ژن ویروسی:
Direct Fluorescent Antibody Test (DFA)
3) روش های سرولوژیکی:
الف) Hemagglutination Inhibition Assay
ب) Virus Neuralization Assay
پ) Complement Fixation
ت) Enzyme Linked Immunoabsorant Assay
4) روش های سریع تشخیصی (Rapid Influenza Diagnostics Test (RIDTs))
5) روش ها مولکولی (Nucleic Acid-Based Tests (NATs))
Reverse Transcriptase Polymerase Chain Reaction (RT-PCR)
- شایع ترین آنها influenza diagnostic tests (RIDTs) است که قسمتی از آنتی ژن ویروسی را که قادر است سیستم ایمنی را تحریک کند تشخیص می دهد. زمان جوابدهی با این تست 10 تا 15 دقیقه است اما جواب دقیق نیست مثلا ممکن است نتیجه تست منفی نشان داده شود در حالی که فرد به این ویروس دچار است.
- روش دیگر Rapid molecular assays است که مواد ژنتیکی ویروس را تشخیص می دهد و زمان جوابدهی با این تست 15 تا 20 دقیقه است و از روش قبلی دقیق تر است. این روش همان RT-PCR است که RNA ویروس را تشخیص می دهد.
- روش دیگر ایمنوفلورسنس است که می تواند به دو صورت مستقیم و غیر مستقیمdirect (DFA) and indirect fluorescent antibody (IFA)) ) باشد. این روش حساسیت متوسط و ویژگی بالایی دارد. برای جوابدهی 2 الی 4 ساعت زمان نیاز است. این روش برای تشخیص آنتی ژن ویروس آنفلوآنزا A و B روی نمونه های مجاری تنفسی مورد استفاده قرار می گیرد.
- روش دیگر برای تشخیص استفاده از کشت سلولی است که البته زمان بر است (روش سنتی بین 3 تا 10 روز و روش کشت با اسلاید 1 تا 3 روز ) و بیشتر برای تشخیص خصوصیات آنتی ژنی و ژنتیکی ویروس کاربرد دارد.
- روش های سرولوژیکی نیز می توانند برای تشخیص ویروس بکار روند ولی معمولا برای تصمیمات مهم درمانی توصیه نمی شود. این روش ها شامل هماگلوتینین، فیکساسیون کمپلمان، خنثی سازی ویروس، الایزا می باشد. این روش سرولوژیکی برای تشخیص آنتی بادی علیه ویروس آنفلوآنزا A, B استفاده می شود. انجام این تست روی تنها یک نمونه از بیمار نمی تواند جواب دقیقی بدهد و برای این کار باید در طول 2 تا 3 هفته نمونه های یک فرد از نظر افزایش میزان تیتر آنتی بادی مورد ارزیابی قرار بگیرند. بنابراین این روش برای تصمیمات مهم کلینیکی مناسب نمی باشد.
تفسیر نتایج آزمایش:
تست سریع آنتی ژن آنفلوآنزا (Rapid influenza diagnostic test, RIDT)، به سرعت می تواند علائم آنفلوآنزای A,B را در نمونه ترشحات بینی و گلو چک کند. نتایج تست ایمنوفلورسانس به دقت کشت سلولی نیست اما سریع تر و آسان تر است. این روش ها معمولا برای غربالگری اول استفاده می شود. معمولا نیاز به انجام تست تشخیصی نیست ولی بسته به شدت علائم و برای پیگیری روند درمان ممکن است پزشک درخواست تست تشخیصی برای آنفلوآنزا بدهد. نتایج بستگی به سن، جنس، تاریخچه بیمار و روش مورد استفاده برای تشخیص دارد. نتایج ممکن است نشان دهنده این باشد که فرد مشکل جدی دارد و به هر حال این پزشک است که نتایج را برای بیمار توضیح می دهد. یک نتیجه منفی به معنای این نیست که ویروسی وجود ندارد و فرد مبتلا به این ویروس نیست و نتایج باید با احتیاط تفسیر شوند. چون با روش سریع تشخیص آنتی ژنی نتایج منفی کاذب قابل توجهی نیز می تواند ایجاد شود. این موضوع به این معنا است که فرد ممکن است آنفلوآنزا داشته باشد اما تست منفی است. یک نتیجه مثبت علامتی برای وجود ویروس است و ممکن است فرد مبتلا به آنفلوآنزا باشد بخصوص در مواردی که این بیماری در منطقه مورد نظر گزارش شده باشد. احتمال اینکه مثبت کاذب باشد هم هست و می تواند به این معنی باشد که فرد واقعا آلوده نیست. برای این کار نیاز به تست تائیدی است.
پیشگیری از بیماری آنفلوآنزا:
طبق شکل زیر بر اساس توصیه WHO ، بهترین راه پیشگیری رعایت موارد زیر است:
- شستن مرتب دست ها با صابون و ضدعفونی کننده ها
- پوشاندن دهان و بینی با دستمال در زمان سرفه
- عدم تماس دست با صورت و بینی
- استراحت کامل تا برطرف شدن تب و عدم استفاده از تببر تا 24 ساعت تا سیستم ایمنی بتواند ویروس را مهار کند اما اگر تب از 24 ساعت بیشتر طول کشید باید آن را کنترل کرد
- اجتناب از رفتن به مکان های شلوغ
- خوردن غذاهای سالم
- ورزش و شاد بودن می تواند به تقویت سیستم ایمنی کمک کند
- استفاده از واکسیناسیون
شکل زیر بر اساس توصیه سازمان جهانی بهداشت WHO نحوه پیشگیری از ابتلا به عفونت آنفلوآنزا یا نحوه رعایت نکات ایمنی را نشان میدهد.

ایمنی زایی آنفلوآنزا:
نام دیگر برای واکسن آنفلوآنزا، فلو شات یا فلو جابز (flu shots/ flu jabs) است. از آنجایی که ویروس آنفلوآنزا قابلیت تغییر سریع دارد این واکسن دو بار در سال به روز می شود. این واکسن بر اساس گزارش CDC می تواند موارد بیماری، ویزیت دکتر، بستری شدن و مرگ را تا حد زیادی کاهش دهد. معمولا این واکسن ایمنی ایجاد می کند ولی در کودکان می تواند باعث بروز تب شود. به ندرت درد ماهیچه و احساس خستگی نیز در افرادی که واکسینه می شوند ممکن است ایجاد شود. از آنجایی که برای تهیه این واکسن از تخم مرغ استفاده می شود افرادی که به تخم مرغ آلرژی دارند باید با احتیاط از این واکسن استفاده کنند. واکسن به دو فرم غیر فعال و یا ویروس زنده ضعیف شده وجود دارد. برای زنان باردار، کودکان زیر 2 سال و افراد مسن بالای 50 سال و یا افراد با ضعف سیستم ایمنی ، نوع زنده ضعیف شده توصیه نمی شود. بر اساس نوع واکسن، ممکن است بصورت تزریق ماهیچه ای یا زیر لایه پوست (intradermal) یا بصورت استنشاقی در بینی استفاده شود. 3 گونه که نماینده H1N1, H3N2 و B strain از آنفلوآنزا هستند انتخاب شده و جداگانه به تخم مرغ جنین دار تلقیح می شوند. هر کدام از این تک گونه (مونو والانت) سپس با هم یکی شده و تشکیل واکسن 3 گونه ای یا تری والانت را می دهند. از سال 2007 هم روش تزریقی هم روش استنشاقی مورد استفاده قرار می گرفت و بعد در اتحادیه اروپا به جای تخم مرغ جنین دار از سلول حیوانی استفاده کردند که عوارض و حساسیت های ناشی از آلرژی به تخم مرغ را نداشت. در سال 2011 واکسن جدیدی بر اساس DNA ویروس تهیه شد که بطور آزمایشی هم ایمن بود هم موثر. در سال 2012 اولین واکسن حاصل از کشت سلولی تهیه شد. در 2013 در آمریکا واکسن نوترکیب که حداکثر تا 6 ماه بعد از تولید غیر قابل استفاده می شود به نام Flublok تهیه و استفاده شد. در زیر نمونه ای از واکسن هایی که در سال های اخیر مورد استفاده قرار گرفته است را مشاهده می کنید که بر اساس شیوع آنفلوآنزای A و یا B فصلی در نیم کره جنوبی توسط WHO توصیه شده است:
- در سال 2017 این واکسن ها بیشتر مورد استفاده بودند: ترکیب آنفلوآنزای A گونه های میشیگان (H1N1)، هونگ کنگ (H3N2) و آنفلوآنزای B گونه های ویکتوریا و یاماگاتا
- در سال 2018 واکسن ترکیبی توسط WHO توصیه شد که شامل: آنفلوآنزای A گونه های میشیگان و سینگاپورو آنفلوآنزای B
- در سال 2018-2019: آنفلوآنزای A گونه های میشیگان و سینگاپور و آنفلوآنزای B گونه های ویکتوریا و یاماگاتا
- در سال 2019 واکسن ترکیبی زیر استفاده شده است: آنفلوآنزای A گونه های میشیگان (H1N1) و سوئیس (H3N2) و آنفلوآنزای B گونه ویکتوریا و یاماگاتا
- در سال 2019-2020:
- an A/Brisbane/02/2018 (H1N1) pdm09-like virus
- an A/Kansas/14/2017 (H3N2)-like virus
- a B/Colorado/06/2017-like virus (B/Victoria/2/87 lineage)
- a B/Phuket/3073/2013-like virus (B/Yamagata/16/88 lineage)
در سال 2020:
- an A/Brisbane/02/2018 (H1N1) pdm09-like virus
- an A/South Australia/34/2019 (H3N2)-like virus
- a B/Washington/02/2019-like (B/Victoria lineage) virus
- a B/Phuket/3073/2013-like (B/Yamagata lineage) virus
در زیر خلاصه این از شیوع گونه های مختلف آنفلوآنزای A را در سالهای مختلف نشان میدهند:
- 1918: همه گیری آنفلوآنزای A (H1N1)
- 1933: جداسازی ویروس آنفلوآنزا، تکامل اولین واکسن
- 1952: سازمان جهانی بهداشت اولین شبکه جهانی نظارت بر آنفلوآنزا را بنیانگذاری کرد
- 1957: همه گیری آنفلوآنزای A (H2N2)
- 1968: همه گیری آنفلوآنزای A (H3N2)، پیشرفت داروهای ضد ویروسی
- 2009: همه گیری آنفلوآنزای A (H1N1)
- 2013: اولین واکسن بدون استفاده از تخم مرغ
- 2018: مطالعات جهانی واکسن
خصوصیات واکسن های فعلی:
همه تزریق های با دوز منظم واکسن آنفلوآنزا 4 گانه یا quadrivalent با ویروس غیر فعال شده با فرمالدئید هستند. واکسن 4 گانه ترکیبی از ویروس آنفلوآنزای A گونه های H1N1 و H3N2 به اضافه یک یا دو گونه از آنفلوآنزای B در هر واکسیناسیون فصلی هستند. هر دو واکسن B/Victoria و B/Yamagata حاوی واکسن فلو 2018-2019 به همان صورت نیز در سال 2020 باقی می مانند . همه واکسن های نوترکیب، نیز 4 گانه هستند. واکسیناسیون فصلی نمی تواند علیه آنفلوآنزا نوع C, D محافظت ایجاد کند. برای تولید همه 4 واکسن از کشت سلولی استفاده شده است نه از تخم مرغ. این واکسن برای سنین 6 ماهه تا 36 ماهه با دوز 0.25 ml مجاز است. برای سنین بالاتر 0.5 ml برای هر دوز لازم است.
چه کسانی حتما باید واکسن بزنند؟
- افرادی که همودیالیز میشوند
- افراد مبتلا به HIV مثبت
- مبتلایان به بیماریهای صعبالعلاج
- افرادی که تحت درمانهای کورتون هستند
- رادیوتراپی یا شیمیدرمانی میکنند
- تمامی کادر و گروه پزشکی باید این واکسن را تزریق کنند
بطور کلی افراد زیر در معرض خطر هستند (شکل روبرو):
کودکان، زنان باردار، بالغین بالای 65 سال و افراد با بیماری مزمن

درمان آنفلوآنزا:
علاوه بر واکسیناسیون، چندین داروی ضد ویروسی نیز می تواند با ویروس آنفلوآنزا مبارزه کند:
- آمانتادین و ریمانتادین باعث کاهش شدت بیماری می شود. این دارو باید ظرف دو روز از شروع علائم بیماری استفاده شود. مکانیسم اثر این داروها تغییر میزان اسدیته سلول است که از آزاد شدن ویروس از اندوزوم به داخل سلول جلوگیری می کند.
- دو داروی دیگر شامل: زاناماویر و اوسلتامیویر علیه آنفلوآنزای هم A و هم B موثرند. مکانیسم اثر این داروها متفاوت است و آن بلاک کردن نورآمینیداز و جلوگیری از آزاد شدن ویروس جدید است و از انتشار ویروس جلوگیری می کند. باید توجه داشت که آنتی بیوتیک نمی تواند جلوی عفونت ویروسی را بگیرد اما می تواند از ایجاد عفونت های فرصت طلب که اوضاع بیماری آنفلوآنزا را وخیم تر می کنند جلوگیری کند.
- بالوکساویر Baloxavir marboxil (trade name Xofluza®) یک داروی ضد ویروسی است که در سال 2018 توسط FDA تصویب شد. این دارو شبیه اوسلتامیویر است. این دارو برای افراد بزرگتر از 12 سال تجویز می شود که علائم آنفلوآنزا را کمتر از 48 ساعت نشان داده اند.
ترجمه و تنظیم: واحد R&D آزمایشگاه وحید، دکتر لیلا موسوی زاده، دکتر محمد وحید دستجردی
References
- Vemula SV, Zhao J, Liu J, Wang X, Biswas S, Hewlett I. Current Approaches for Diagnosis of Influenza Virus Infections in Humans. Viruses. 2016;8(4):96. Published 2016 Apr 12. doi:10.3390/v8040096
- https://www.mayoclinic.org/diseases-conditions/flu/symptoms-causes/syc-20351719
- https://en.wikipedia.org/wiki/Orthomyxoviridae
- https://www.cdc.gov/flu/professionals/diagnosis/overview-testing-methods.htm
- https://www.urmc.rochester.edu/encyclopedia/content.aspx?contenttypeid=167&contentid=rapid_influenza_antigen
- https://www.cdc.gov/flu/prevent/actions-prevent-flu.htm
- https://en.wikipedia.org/wiki/Influenza_vaccine
- https://micro.magnet.fsu.edu/cells/viruses/influenzavirus.html
- https://viralzone.expasy.org/80?outline=all_by_species
- https://www.webmd.com/cold-and-flu/advanced-reading-types-of-flu-viruses#1
- https://labtestsonline.org/tests/influenza-tests
- https://www.mdedge.com/ccjm/article/178290/infectious-diseases/influenza-update-2018-2019-100-years-after-great-pandemic