پاپیلوما ویروس HPV:
پاپیلوما ویروس انسانی یا HPV یک عفونت ویروسی است که از طریق پوست بین افراد منتقل میشود. بیش از 170 نوع از این ویروس وجود دارد که حدود بیش از40 نوع آن از طریق تماس جنسی منتقل میشود و باعث عوارضی در ناحیه تناسلی، سر، گردن، دهان و یا گلو میشود. حداقل 80% زنان در طول عمر خود در معرض تماس با این ویروس قرار میگیرند. هر چند در مردان هم میزان ابتلا کم نیست اما در هر دو بدون علامت است.
در مردان احتمال ابتلا بیشتر در مواردی مشاهده میشود که با مرد دیگر (هم جنس باز) رابطه جنسی برقرار کرده باشند و البته برقراری رابطه جنسی با زن مبتلا نیز بیماری را منتقل میکند. پیشرفت بیماری در هر دو جنس میتواند منجر به سرطان شود. گونه هایی از HPV که باعث ایجاد زگیل میشوند با انواعی که ایجاد سرطان میکنند یکسان نیستند.
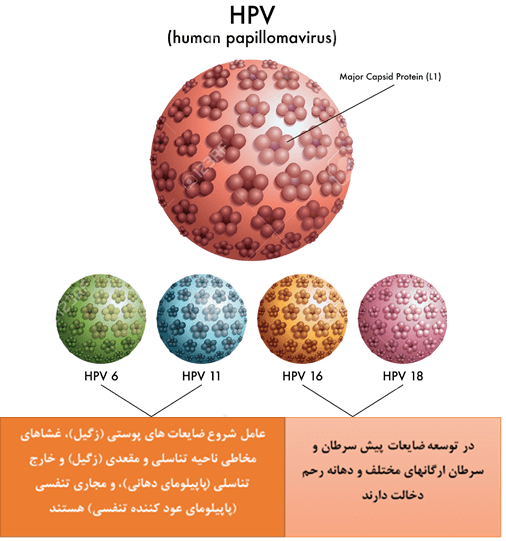
در شکل زیر، اولین تصویر دو گروه HPV-6 و HPV-11 را به عنوان ویروسهای عامل زگیل در پوست، غشای مخاطی ناحیه مقعد و تناسلی و حتی دهان و یا بعنوان پاپیلومای تنفسی معرفی شده اند. در حالیکه HPV-16 و HPV-18 بعنوان عامل زگیلهای منتهی شونده به سرطان ارگانهای مختلف بخصوص دهانه رحم شناخته شدهاند.
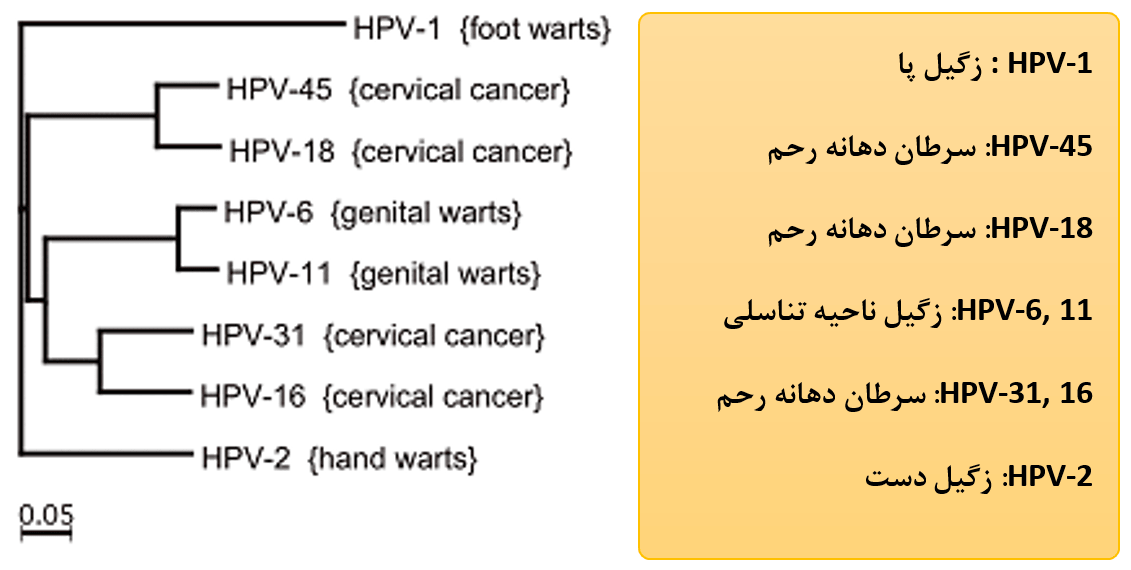
در شکل زیر گروه بندی ویروسهای خانواده پاپیلوما را بر اساس محل ایجاد زگیل مشاهده میکنید. براساس این طبقه بندی، ویروس HPV-1 در پاها، HPV-2 در دستها، HPV-11 و HPV-6 در ناحیه تناسلی، HPV-31 , HPV-16, HPV-18, HPV-45 در دهانه رحم ایجاد زگیل می کنند.
مشخصات ویروس پاپیلوما:
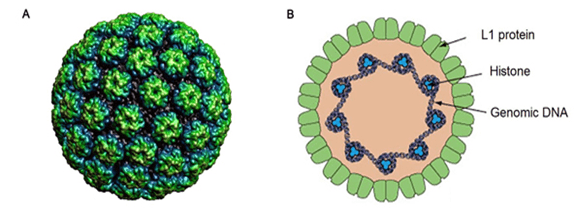
پاپیلوما یک ویروس کوچک از خانواده پاپیلوما ویریده است که دارای ژنوم DNA دو رشتهای و بدون پوشش لیپیدی است که قادر است سلولهای پوست یا مخاطی را آلوده کند. یکی از مهمترین پروتئینهای ویروس L1 میباشد که در تهیه واکسن نیز کاربرد دارد.
نحوه تکثیر ویروس:
ویروس پاپیلوما پس از اتصال به گیرنده خود در سطح سلولهای پایه (بازال) پوست، وارد سلول شده و ژنوم ویروس در آن نهفته میشود و عفونت زمانی اتفاق می افتد که کراتینوسیتهای فعال شده بر اثر زخم وارد لایه بالایی بازال میشوند. در این لایه، مقدار کمی از پروتئینهای ویروس ساخته میشود (تعداد کپیهای ژنوم بسیار کم است) و این باعث میشود که از دسترس سیستم ایمنی سلول مخفی بمانند. با ترجمه پروتئینهای بیشتر، ویروس کاملتر میشود و به لایههای بالاتر سلولی اپیتلیوم منتقل میشود که این لایه از لحاظ تکثیر فعال هستند.
با بیان بیشتر پروتئینهای ویروسی در لایههای بالاتر پوست، ویروس کاملتر شده و میتواند به تعداد بیشتر تکثیر شود و به محیط اطراف سلول آزاد شود. در این مرحله است که امکان انتقال ویروس به فرد بعدی وجود دارد. سالها طول میکشد تا ویروس از فاز نهفته خارج شده، تکثیر کند و قابل تشخیص شود.
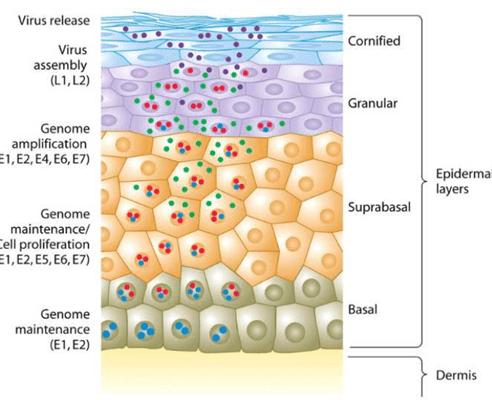
راه انتقال:
انتقال از راه جنسی به دو دسته پرخطر و کم خطر تقسیم بندی میشود. در دسته کم خطر، ویروس منجر به ایجاد زگیل در ناحیه تناسلی یا اطراف آن میشود. مثل HPV-11, HPV-6 که منجر به ایجاد زگیل در ناحیه تناسلی و حتی تنفسی میشوند. در حالی که انواع پر خطر مثل HPV-16, HPV-18 موجب سرطان میشوند. انتقال در زنان از دست به ناحیه تناسلی یا برعکس و انتقال از زن به مرد و بر عکس وجود دارد. انتقال از مادر به جنین در طول بارداری نیز امکان پذیر است. امکان انتقال از راه خون هم بسیار نادر است اما غیرممکن نیست.
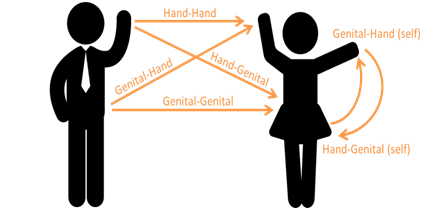
بیماری زایی پاپیلوما ویروس:
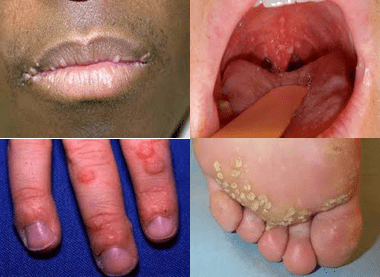
علائم بیماری:
بعضی از انواع ویروس ممکن است ایجاد عفونت کنند ولی تا آخر عمر بدون هیچ علامتی باقی بمانند مثل HPV-5.
انواعی که باعث زگیل در پوست میشوند، در دست و پا یا زانوها و آرنج ظاهر میشوند و شبیه ضایعه گل کلم در سطح پوست هستند. انواعی که ایجاد زگیل در کف پا میکنند مشکلاتی را در هنگام راه رفتن ایجاد میکنند، مانند HPV-1,HPV-2 که عامل زگیل دست و پا در بعضی افراد هستند. بعضی هم عامل زگیل در اطراف ناخن هستند که بعلت جایگاهشان درمان سختتری دارند. زگیلهای ناحیه آرنج ، صورت و پیشانی معمولاً مسطح هستند و بیشتر در نوجوانان و بچه ها ایجاد زگیل میکنند.
انواع HPV11, HPV-6 زگیلهای تناسلی و حتی ریه ایجاد میکنند و بعضی از آنها هم سرطانزا هستند. زگیلهای ناحیه تناسلی یا مقعد معمولا نامشخص هستند و تشخیص آنها مشکل است و اکثرا در افراد نرمال توسط سیستم ایمنی از بین میروند.
هیچ راهی برای تخمین زمان دقیق ابتلا به ویروس پاپیلوما و شروع سرطان وجود ندارد. افراد با نقص سیستم ایمنی مثل مبتلایان به HIV و ایدز و ممکن است قادر به از بین بردن بیماری نباشند. آنها به احتمال زیاد ممکن است به مشکلات ناشی از این ویروس گرفتار شوند. این ویروس همچنین میتواند باعث ایجاد سرطان در نواحی دیگر بدن مثل پشت گلو، زبان و لوزه ها هم بشود (سرطان اوروفارینژیال)
- بیماری ایدز مرحله پیشرفته بیماری ناشی از HIV است. ابتلا به HIV الزاما به معنای داشتن ایدز نیست.
تشخیص:
جهت تشخیص سرطانهای دهانه رحم ، زنان بین سنین 30 تا 65 سال باید هر 5 سال هم تست تشخیصی ویروس HPV و هم پاپ اسمیر را انجام بدهند. به این دو تست Co-Testing میگویند. انجام همزمان این دو تست، موارد منفی کاذب را کاهش میدهد. معمولترین تست باید بتواند DNA انواع پرخطر HPV را تشخیص بدهد. نوع دیگری از تست هست که باید بتواند DNA دو نوع پرخطر پاپیلوما یعنی HPV-16, HPV-18 را که منجر به سرطان میشوند تشخیص دهد.
نمونهگیری توسط نمونهگیر آزمایشگاه انجام میشود که با استفاده از یک سواپ، نمونه سلولی داخل دهانه رحم جمع آوری میشود و درون یک لوله حاوی مواد نگهدارنده قرار داده میشود که این نمونه هم جهت پاپ اسمیر هم جهت انجام تست HPV بکار میرود. نکتهای که باید رعایت کرد این است که 24 ساعت قبل از دادن نمونه فرد بیمار نباید از استفاده از هر گونه ژل یا کرم استفاده کرده و یا رابطه جنسی برقرار کند. معمولا قبل از آزمایش مثانه نیز باید تخلیه شود.
بطور کلی برای تشخیص پاپیلومای تناسلی 4 راه وجود دارد:
- تست سرکه: این تست قادر است وجود یا عدم وجود زگیلهای غیرقابل تشخیص در ناحیه تناسلی و اطراف آن را نشان دهد. با تماس محلول سرکه با زگیل، نقاط سفید رنگی در محل زگیل ظاهر میشود.
- پاپ اسمیر: که با جمع آوری نمونه از دهانه رحم با یک سواپ، میتوانند سلولهای آن را با دو روش بررسی کنند: پاپ اسمیر معمولی و پاپ تست Thin Prep . در روش اول 20% از سلولها قابل بررسی هستند در حالی که با روش دوم 100% سلولها تحت بررسی قرار میگیرند.
- روش مولکولی: تست تشخیص ژنوم ویروسی (DNA) با روش PCR است که در تشخیص موارد پر خطر کمک کننده است.
- تست کولپوسکوپی: در صورت مثبت شدن تست DNA انجام آزمایش کولپوسکوپی الزامی است.
مراحل تشخیص:
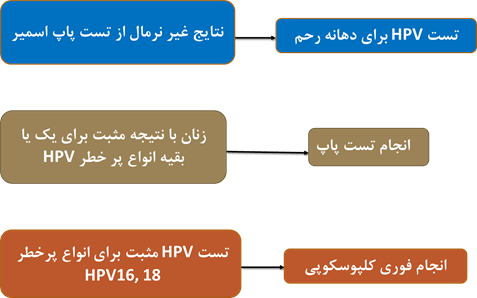
پیشگیری از بیماری:
برای پیشگیری از بیماریهای ناشی از پاپیلوما اولین و بهترین راه واکسیناسیون در سنین 11 تا 12 سال و یا انجام واکسن قبل از 26 سالگی است. دومین راه پیشگیری، انجام تستهای غربالگری زنان بین سنین 21 تا 65 سال است تا بتوان از ایجاد سرطان دهانه رحم جلوگیری کرد. در انجام رابطه جنسی نیز استفاده از کاندوم و داشتن یک شریک جنسی به محدود کردن انتقال این بیماری بسیار کمک میکند. در دوران بارداری انجام تست غربالگری توصیه میشود.
ایمنی زایی:
واکسن پاپیلوما براساس یک ذره شبه ویروسی به نام VIRAL LIKE PARTICLE است که در آن یکی از پروتئینهای Recombinant یا نوترکیب ویروسی به نام L1 که از گونههای مختلف ویروسی تهیه میشود (بسته به نوع واکسن) قرار داده شده است. این ذره شبه ویروسی قادر به تکثیر در بدن نیست و با مواد دیگری جهت ایمنی زایی مخلوط میشود.
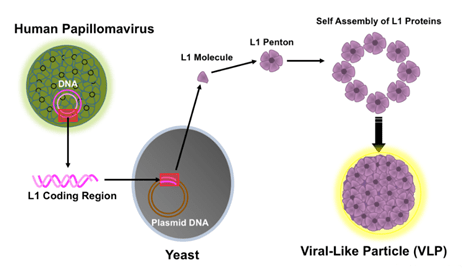
انواع واکسن پاپیلوما:
- گاردازیل (Gardasil) از ترکیب HPV-6, 11, 16, 18 به همراه انواع 31, 33 ,45, 52, 58 (جمعا 90% از سرطانهای دهانه رحم) ساخته شده است
- واکسن دوگانه یا (Cervarix) شامل HPV 16, 18 (در سال 2016)
- واکسن 4 گانه (quadrivalent) گاردازیل که HPV 16, 18, 6, 11 را که بیشتر موارد زگیل تناسلی هستند را مورد هدف قرار میدهد (در سال 2017)
دوز پیشنهادی توسط مرکز کنترل بیماریها (CDC) :
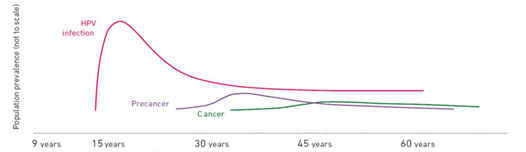
براساس منحنی زیر، عفونت HPV از سن 15 سالگی میتواند شروع شود و فاز پیش سرطانی در حدود سن 30 سالگی آغاز میشود. این در حالی است که فاز سرطانی شدن از سن 30 سالگی به بعد است به همین خاطر انجام واکسیناسیون از سن 27 سالگی به بعد عملا قادر به پیشگیری نخواهد بود و روشهای کنترل غربالگری برای این سن مناسبتر است. برای زنان بین سنین 14 تا 19 سال دو دوز واکسن استفاده میشود که اولین دوز در روز اول و دوز بعدی، 6 تا 12ماه بعد تزریق میگردد. برای زنان سنین 15 تا 26 سال 3 دوز باید تزریق شود. دوز اول در روز اول، دوز دوم 1 تا 2 ماه بعد و دوز سوم 6 ماه بعد از اولین دوز تزریق میشود. برای مردان سنین 21 تا 26 سال 3 دوز توصیه میشود. این واکسن برای بالای سن 27 سال توصیه نمیشود.
درمان:
هیچ درمان اختصاصی برای خود ویروس وجود ندارد. تنها راه درمانی، محدود کردن زگیلها میباشد که شامل:
- فریز کردن با نیتروژن مایع
- سوزاندن با الکتریسته
- برداشتن با جراحی
- جراحی لیزر
برای محدود کردن زگیلها، درمانهای شیمیایی هم وجود دارد که البته به دلیل عوارض جانبی باید باز هم با تشخیص پزشک توصیه شود که شامل:
- Salicylic acid اسید سالسیلیک
- Imiquimod ایمیکوایمود
- Podofilox پودوفیلوکس
- Trichloroacetic acid تری کلرواستیک
تمام این روشها باید به دستور پزشک باشد و هرگز درمان خودسرانه بخصوص برای ناحیه تناسلی انجام ندهید چون پزشک باید از نوع پاپیلومایی که بیماری ایجاد کرده مطمئن شود.
ترجمه و تنظیم: واحد R&D آزمایشگاه وحید، دکتر لیلا موسوی زاده، دکتر محمد وحید دستجردی
References
- Human Papillomavirus:Biology and Pathogenesis José Veríssimo Fernandes1 and Thales llyrio Araújo de Medeiros Fernandes , Federal University of Rio Grande do Norte, University of ,Rio Grande do Norte State, Brazil
- https://www.healthline.com/health/human-papillomavirus-infection
- https://en.wikipedia.org/wiki/Papillomaviridae
- https://en.wikipedia.org/wiki/Human_papillomavirus_infection
- https://labtestsonline.org/tests/human-papillomavirus-hpv-test