ویروس نقص ایمنی
(Human immunodeficiency virus= HIV):
این ویروس اولین بار در نوعی شامپانزه در مرکز آفریقا کشف شد و مشخص شد که به مرور زمان در طی شکار و تماس انسان با خون و گوشت آلوده میمونها، این ویروس تغییراتی در ساختار خود داده است و با بدن انسان تطبیق یافته و به اسم امروزی ویروس HIV شناخته میشود. از سال 1970 این ویروس در آمریکا شناخته شده است. ویروس HIV در افراد به سلولهایی حمله میکند که وجود آنها برای مبارزه با بیماریها ضروری است و بنابراین فرد را به دیگر عفونتها و بیماریها حساستر میکند. در صورت عدم درمان HIV ، این ویروس میتواند به ایدز منجر شود. این بیماری زمینه را برای عفونتهای فرصت طلب و حتی سرطان ناشی از آنها فراهم میسازد.

شیوع HIV در ایران:
نخستین مورد گزارش و ثبت شده ابتلا به ایدز در ایران مربوط به سال ۱۳۶۶ و در مورد یک کودک شش ساله مبتلا به بیماری هموفیلی است. در آن زمان ٪۶۵/۴ موارد عامل انتقال بیماری استفاده از سرنگهای مشترک بین معتادان بوده است. دومین عامل، آمیزش جنسی (٪۲۰/۱) و در گام بعد، انتقال از مادر به کودک به عنوان راه انتقال این ویروس در ایران مشخص شد. اما اکنون آمیزش جنسی محافظتنشده عامل ٪۴۷ و اعتیاد عامل ٪۳۳ از موارد انتقال بیماری در ایران هستند. از ۱۳۸۴ تا ۱۳۹۲ هیچ مورد ابتلا به ویروس ایدز از طریق انتقال خون گزارش نشدهاست. بین سالهای ۱۳۹۵ تا ۱۳۹۷ آمیزش جنسی، اصلیترین راه انتقال ایدز در ایران محسوب میشد. شمار زنانی که از راه جنسی به ویروس HIV آلوده شدهاند ده برابر شدهاست. وزارت بهداشت آمار واقعی مبتلایان به این ویروس تا شهریور ۱۳۹۶ را بین ۷۰ تا ۱۰۰ هزار نفر برآورد میکند.
مشخصات ویروس HIV:
HIV متعلق به خانواده رتروویریده و جنس لنتی ویروسها هستند که دو نوع ویروس در آن قرار میگیرد: HIV1, HIV2. البته بیماریزایی نوع HIV1 بیشتر است. ژنوم آنها RNA تک رشته ای مثبت منها در دو نسخه است که درون کپسید و نهایتا پوشش لیپیدی قرار گرفته است. این ویروس 60 بار از گلبول قرمز کوچکتر است. در سطح پوشش لیپیدی حاوی گلیکوپروتئینهایی (gp120, gp41) است که در اتصال و چسبیدن ویروس به گیرنده خود در سطح سلولهای ایمنی موثر است. مهمترین سلولهای مناسب برای ورود ویروس، سلولهای ایمنی T4-CD4، ماکروفاژها و میکروگلیالها هستند که در سطح خود مولکولهایی از جملهCD4, CXCR4, CCR5 دارند که برای اتصال و ورود ویروس ضروری هستند. این مولکولها به نام کموکاین شناخته میشوند که در واقع به عنوان مولکولهای کمکی برای اتصال و وارد شدن ویروس به این سلولها در سطح سلولهای ایمنی وجود دارند. این گیرنده های کمکی باعث جذب سلولهای پاسخ دهنده به این سلولها میشوند.
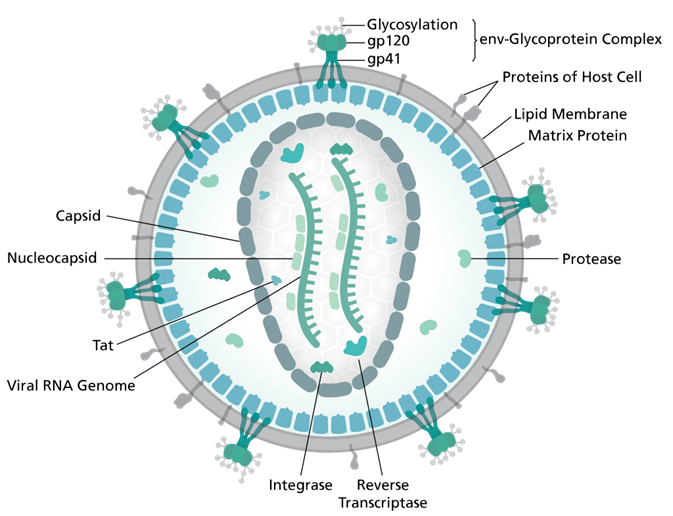
نحوه تکثیر ویروس HIV:
به محض ورود به سلول، ژنوم ویروس از RNA به DNA تبدیل میشود که این کار توسط آنزیمی از خود ویروس به نام ریورزترانسکریپتاز با قابلیت تبدیل RNA به DNA انجام میشود. بعد DNA وارد هسته سلول شده و در DNA سلول ادغام میشود. سپس ویروس ممکن است نهفته شود و به سلول اجازه نمیدهد که توسط سیستم ایمنی آنرا شناسایی کند. ویروس میتواند به همین شکل مخفی تا 10 سال باقی بماند و بنابراین هیچ علامتی دال بر وجود ویروس در بدن مشهود نیست. اما اگر ویروس در ژنوم سلول ادغام نشود تکثیر می یابد و با کمک فاکتورهای سلولی میتواند به شکل ویروس کامل از سلول آزاد شود و سلول بعدی را آلوده کند. در شکل زیر مراحل مختلف تکثیر نشان داده شده است که شامل:
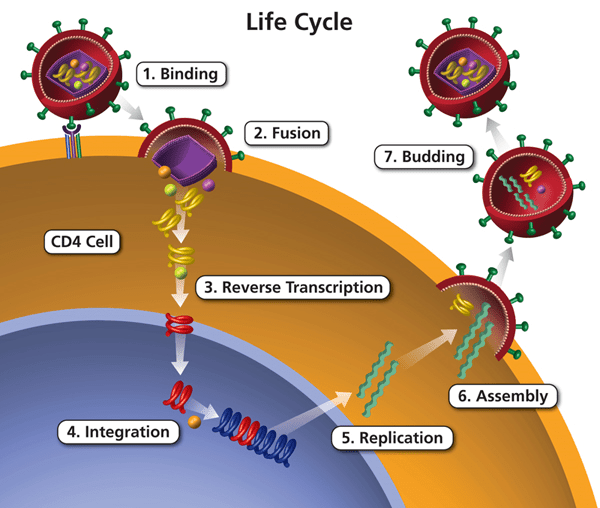
- اتصال ویروس به سلولهای لنفوسیت CD4 مثبت
- ادغام غشای ویروس با غشای سلول
- رونویسی معکوس از ژن ویروس
- ادغام ژن ویروس در کروموزوم سلول
- همانند سازی، ترجمه و ساخت پروتئینهای ویروسی
- سرهم بندی ویروس
- جوانه زدن و آزاد شدن ویروس از سلول میزبان
نحوه بیماریزایی ویروس HIV:
ویروسHIV به سیستم ایمنی بدن بخصوص سلولهای T4 CD4+ حمله میکند و باعث از بین رفتن عملکرد دفاعی آن می شود. پارتیکل های ویروس از سلولهای T جوانه میزنند و وارد جریان خون و مایعات بدن میشوند و سپس سلولهای بعدی را آلوده میکنند. در صورت عدم درمان HIV میتواند منجر به کاهش سلولهای T4 CD4 و وخیم تر شدن بیماری بشود. عفونت HIV افراد را برای سایر عفونتها و سرطانهای مربوطه مستعد میسازد. با گذشت زمان این ویروس میتواند سایر سلولهای بدن را که موفق به از بین بردن ویروس نشده اند نابود کند. عفونتهای فرصت طلب یا سرطانها از ضعف سیستم ایمنی سوء استفاده کرده و این نشانه این است که فرد مبتلا به HIV به مرحله آخر بیماری یعنی ایدز وارد شده است. در شکل زیر میتوانید خلاصه ای از بیماریزایی ویروس HIV را ببینید.
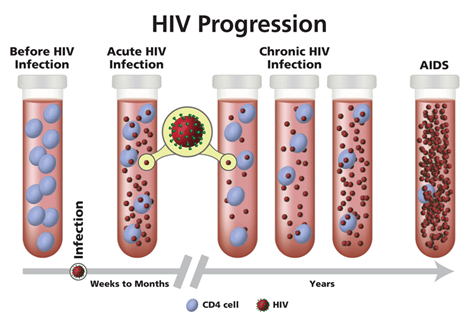
مراحل بیماری:
بیماری ناشی از ویروس HIV 3 مرحله دارد که شامل:
1) acute HIV infection (عفونت حاد)
2) chronic HIV infection (عفونت مزمن)
3) acquired immunodeficiency syndrome (AIDS) (سندروم نقص ایمنی اکتسابی)
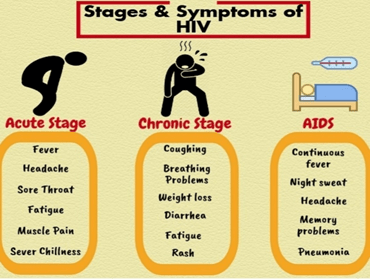
شکل زیر نشانه های عفونت با ویروس HIV را در هر مرحله نشان میدهد:
- عفونت حاد: علائم شبیه آنفلوآنزا که در 2 الی 4 هفته اول تماس با ویروس ایدز اتفاق میافتد
- عفونت مخفی: عفونت مزمن که همان عفونت مخفی ویروس است بعد از عفونت حاد اتفاق میافتد که میتواند تا سالها ادامه داشته باشد
- مرحله آخر ایدز: وقتی تعداد سلولهای CD4 مثبت به زیر 200 سلول در میلیمتر مکعب میرسد و فرد مستعد ابتلا به سایر عفونتهای فرصت طلب میمشود به معنی ورود به مرحله ایدز است.

راه انتقال HIV:
شایعترین راهها: مایعات بدن مثل: خون، semen, pre-semen, rectal fluid, مایعات واژن، شیر مادر این مایعات باید در تماس با غشای مخاطی و بافت آسیب دیده قرار بگیرند یا مستقیما از طریق نیدل یا سرنگ آلوده وارد جریان خون بشوند تا انتقال اتفاق بیفتد. غشاهای مخاطی هم داخل واژن، رکتوم و پنیس و دهان وجود دارند. داشتن سکس غیر ایمن با فرد آلوده به HIV است. اشتراک نیدل و سرنگ آلوده، آب شستشو یا تجهیزات دیگر که برای تهیه تزریق استفاده میشود. HIV میتواند داخل نیدل تا 42 روز در دمای محیط و دیگر فاکتورها زنده بماند.
راه انتقال با شیوع کمتر: از مادر به جنین در طول حاملگی یا شیر خوردن نوزاد در صورتیکه مادر آلوده درمان نشود. توصیه میشود زنان باردار درمان HIV را فورا شروع کنند تا امکان اینکه جنین آلوده شود کمتر شود. تماس با نیدل آلوده یا هر چیز تیز که بیشتر برای کارمندان مراکز مراقبتی یا آزمایشگاهها شایع است.
راه انتقال بسیار نادر: سکس دهانی، دریافت خون و محصولات خونی یا بافت آلوده به HIV که البته نادر است (به دلیل تستهایی که روی خون قبل از انتقال انجام میگیرد و خونهای مشکوک مورد استفاده قرار نمیگیرند این راه انتقال خوشبختانه در حال حاضر بسیار نادر است) . خوردن غذایی که توسط فرد مبتلا به HIV جویده شده باشد (بیشتر در نوزادان). گاز گرفته شدن توسط فرد مبتلا به HIV که منجر به زخم و آسیب بافتی شود. اگر پوست هیچ آسیبی نبیند هیچ خطری وجود ندارد. تماس با پوست آسیب دیده ، زخم، غشای مخاطی با خون فرد آلوده. تماس با لثه خون آلود فرد میتلا به ایدز با خون فرد سالم ولی نه از راه بزاق میتواند در انتقال ویروس موثر باشد.
ویروس از راههای زیر منتقل نمیشود: HIV به مدت طولانی نمیتواند خارج از بدن انسان مثل سطوح زنده بماند و تکثیر کند. از طریق پشه کک و سایر حشرات نمیتواند منتقل شود. بزاق ، اشک، عرق اگر با خون HIV مثبت مخلوط نشده باشند نمیتوانند ویروس را منتقل کنند. در آغوش گرفتن، تماس معمولی، دست دادن، توالت ،ظرف غذای مشترک با فرد آلوده منجر به انتقال ویروس نمیشود.

علائم بیماری HIV:
بسته به مراحل بیماری علائم نیز متفاوت است. بر اساس شکل زیر از مرحله حاد تا مرحله ایدز این علائم میتواند تغییر کند.
مرحله حاد: در مرحله حاد علائمی مثل آنفلوآنزا دیده میشود مانند تب، سردرد، گلو درد، خستگی، درد ماهیچه، و لرز
در مرحله مزمن: سرفه، مشکلات تنفسی، کاهش وزن، اسهال و راشهای پوستی نیز دیده میشود.
ایدز AIDS : تب مداوم، عرق شبانه، سردرد، مشکلات حافظه ای و پنومونی در آن شایع است. این علائم میتواند از چند روز تا چند هفته و در موارد ایدز تا سالها باقی بماند. در طول این زمان ممکن است تست HIV منفی باشد ولی اگر میزان عفونت بالا باشد راحت انتقال می یابد. دیدن این علائم به معنای ابتلا به HIV نیست و مربوط به هر بیماری میتواند باشد. ولی اگر این علائم بعد از در معرض ویروس HIV قرار گرفتن ایجاد شود باید به پزشک مراجعه کرد.
گرفتاریهای ناشی از ابتلا به AIDS :
عفونت توبرکلوزیس، سایتومگالوویروس، کاندیدیا، مننژیت کریپتوکوکال، توکسوپلاسموز و کریپتواسپوریدیوزیس
سرطانهایی نظیر کاپوزی سارکوما و لنفوم نیز از شایعترین مشکلات بعد از ایدز است. مشکلات عصبی و کلیوی هم از دیگر عوارض ابتلا به ایدز میتواند باشد.
تشخیص HIV:
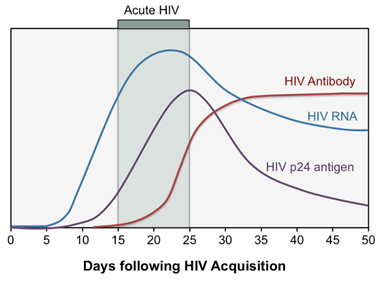
برای تشخیص تعداد روزهای که از وارد شدن ویروس به بدن میگذرد اهمیت دارد. چرا که در فاز حاد بیماری هم آنتی ژن P24 که شاخص عفونت HIV است و هم آنتی بادی HIV و همینطور ژنوم ویروس به روش PCR قابل تشخیص است که تا 20-25 روز پس از عفونت میتوان ژنوم را شناسایی کرد. در حالیکه تشخیص آنتی ژن P24 و ژنوم ویروس بعد از این دوره مشکلتر است چون سطح آن پایین آمده است. ولی آنتی بادی تا مدتها قابل ردیابی است.
چه مدت پس از تماس با ویروس تست میتواند مثبت شود؟
- ویروس نمیتواند بلافاصله بعد از عفونت تشخیص داده شود.
- در صورت تماس فرد با HIV در 72 ساعت گذشته، باید حتما با پزشک مشورت کرد
- زمان بین وارد شدن ویروس به بدن و تست مثبت را فاز پنجره یا ویندوز میگویند
- این فاز از فردی به فرد دیگر متفاوت است و بستگی به نوع تست انجام شده دارد
تستهای مورد استفاده برای تشخیص HIV شامل:
نمونه های مورد استفاده در تشخیص HIV شامل: خون، ادرار و مایعات دهانی میباشد.
نکته مهمی که در روشهای تشخیصی و تعداد روزهایی که پس از عفونت با این روشها میتوان عفونت را تشخیص داد این است که باید به نوع کیت و روش مورد استفاده در آزمایشگاه توجه کرد. بر اساس نمودار زیر کیتهایی که بر اساس روشهای ایمنو اسی هستند میتوانند بر اساس روش انجام، نسل اول، دوم، سوم یا چهارم باشند. هرچه نسل کیت مورد استفاده جدید تر باشد زمان تشخیص عفونت زودتر میباشد:
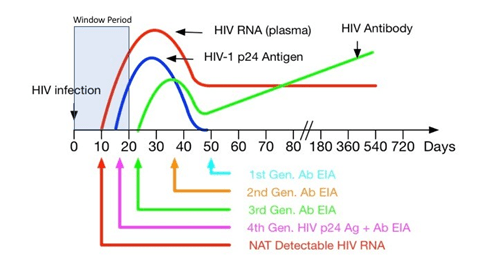
کیتهای نسل اول:
در این روش از آنتی ژن ویروسی بدست آمده از تخریب ویروس HIV استفاده میکنند تا آنتی بادی علیه HIV را در بیمار تشخیص دهند. احتمال وجود مثبت کاذب در این روش بالا است و بر اساس روش مورد استفاده دوره پنجره یعنی از زمان ورود ویروس تا زمان تشخیص، بین 8 تا 10 هفته طول میکشد.
کیتهای نسل دوم:
در این روش با استفاده از روشهای نوترکیب، آنتی ژن ویروسی را بطور مصنوعی میسازند و با کمک آن آنتی بادی علیه آنتی ژن را در سرم بیمار تشخیص میدهند. این تست دوره پنجره را به 4 تا 6 هفته کاهش میدهد هر چند موارد مثبت کاذب به قوت خود باقی است.
کیتهای نسل سوم:
در این تستها روش ساندویچ پایه و اساس تشخیص است و آنتی ژن بصورت کنژوگه یا زوج تعبیه میشود و آنتی بادی IgM , IgG علیه HIV1, 2 مورد شناسایی قرار میگیرد. در این روش فاز پنجره به 20 تا 25 روز کاهش می یابد.
کیتهای نسل چهارم:
تستهای نسل چهارم رایجترین تستهای در حال انجام در آزمایشگاههای مرکزی و بزرگ است. این روشها قادر به شناسایی آنتی بادی علیه HIV1,2 و همینطور آنتی ژن P24 هستند. این آنتی ژن به محض عفونت با HIV1 در فازر پنجره زودتر آشکار میشود و بنابراین دو هفته قبل از تولید آنتی بادی قابل تشخیص است.
تست نوکلئیک اسید NAT : با روش PCR
این تست معمولا 33-10 روز پس از تماس با ویروس میتواند مثبت شود
تست آنتی ژن- آنتی بادی:
این تست روی نمونه خون ورید انجام میشود و معمولا 45-18 روز پس از تماس با ویروس مثبت میشود. نمونه تست آنتی ژن- آنتی بادی اگر از انگشت دست گرفته شود 90-18 روز بعد از تماس میتواند مثبت شود. برای اطمینان بیشتر بهتر است نمونه از ورید گرفته شود
تست آنتی بادی:
این تست معمولا 90-23 روز پس از تماس با ویروس میتواند قابل اعتماد باشد. سریعترین تست در دسترس اکثرا همین تست آنتی بادی است. نمونه وریدی برای انجام این تست استفاده میشود.
تفسیر نتایج آزمایش:
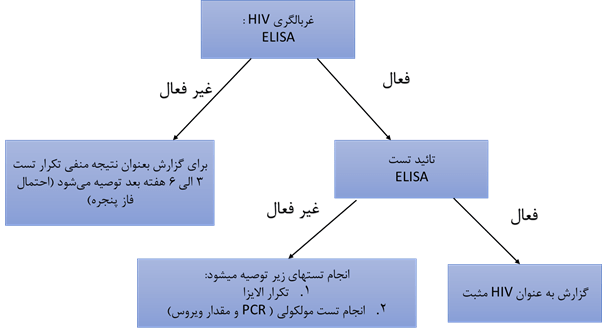
در صورت تماس با ویروس و منفی شدن تست باید فاز پنجره مورد توجه واقع شود. برای تست آنتی ژن-آنتی بادی باید دوباره از 45 روزپس از تماس با ویروس تست تکرار شود. برای سایر تستها، باید 90 روز بعد از تماس با ویروس دوباره تست تکرار شود. در صورت نداشتن تماس با ویروس، نتیجه منفی بیانگر عدم وجود ویروس HIV است. در صورت منفی شدن تست و عدم تماس با ویروس ظرف 3 ماه گذشته با اطمینان میتوان گفت ویروس منفی است. مثبت شدن تست HIV الزاما به معنای داشتن ایدز (AIDS) نیست. پیشروی به سمت ایدز در صورتی اتفاق می افتد که درمان انجام نشود. در چارت زیر خلاصه ای از مراحل تشخیص را مشاهده میکنید:
موارد منفی کاذب:
نتیجه تست آنتی بادی منفی کاذب میتواند اغلب در موارد زیر اتفاق بیفتد:
- عفونت حاد HIV
- خطای آزمایشگاهی
- ابتلا به ویروس ناقصی که بدن قادر به تولید آنتی بادی علیه آن نیست
- افرادی که داروهای ضد ویروسی مصرف میکنند
- بیماران دچار کاهش ایمنوگلوبولین (هایپوایمنوگلوبولین)
- استفاده از داروهای سرکوبگر سیستم ایمنی
منفی کاذب در تست آنتی ژنP24 :
- در هفته اول این تست میتواند منفی کاذب شود در حالیکه این آنتی ژن در روز 17 قابل تعیین است
- در عفونت مزمن درمان نشده HIV، این تست میتواند به علت اتصال آنتی بادی به آنتی ژن منفی کاذب شود
منفی کاذب در تست NAT با روش :PCR
- RNA در هفته اول که معمولا 10 روز پس از ابتلا میتواند مثبت شود
- منفی کاذب در تست RNA در افرادی که بطور مزمن با HIV آلوده شده اند و ذاتا ایمنی قوی دارند و درمان هم نشده باشد نیز میتواند اتفاق بیفتد
موارد مثبت کاذب:
به علت واکنش متقاطع پلی کلونال میتواند ایجاد شود که به علل زیر میتواند باشد: حاملگی اخیر، واکسن آنفلوآنزا، اختلالات اتوایمیون، داوطلبان دریافت کننده واکسن HIV ، دریافت کنندگان گاماگلوبولین، انتقال خون، عفونت HIV1/2، عفونت ویروسی اخیر، بیماری کلاژن، خطاهای آزمایشگاهی
پیشگیری از بیماری ایدز:
هیچ واکسنی برای پیشگیری از ایدز وجود ندارد ولی میتوان از ابتلا به این بیماری در افراد آلوده به ویروس جلوگیری کرد:
- مطلع کردن همسر یا شریک جنسی در صورت داشتن ایدز، دانستن وضعیت بیماری در خود و در شریک جنسی، اجتناب از انجام سکس، یا داشتن رابطه جنسی تنها با یک فرد، استفاده از کاندوم لاتکس جدید در هر بار رابطه
- توجه به پیشگیری قبل از تماس با ویروس (Pre-Exposure Prophylaxis=PrEP) : داروهای ترکیبی که میتواند خطر انتقال ویروس از راه جنسی را در افراد پرخطر کاهش دهد: این پیشگیری در مواردی استفاده میشود که فرد قبلا HIV نگرفته باشد. دارو باید هر روز استفاده شود
- مصرف دارو در صورت باردار بودن
- ختنه کردن پسرها کمک موثری به کاهش ابتلا به ویروس است
ایمنی زایی و واکسیناسیون علیه HIV:
واکسن HIV-1 باید در افرادی استفاده شود که HIV ندارند. این به منظور حفاظت و ایمنی در برابر تماس احتمالی با ویروس در آینده است. در حال حاضر هیچ واکسن موثری وجود ندارد. داوطلبانی که رفتارهای پر خطر در رابطه با ابتلا به بیماری ایدز دارند هستند که حاضرند واکسن تولید شده علیه ویروس HIV را دریافت کنند که بر اساس آن فاز آزمایشی واکسن در رتبه های اول تا پنجم دسته بندی می شود. واکسن میتواند از پیشرفت بیماری به ایدز جلوگیری کند. واکسن، برای توقف همه گیری استفاده میشود. در 2003 واکسنی آزمایشی در تایلند به نام RV144 استفاده شد. در 2009 محققان نشان دادند که این واکسن یک سری اثرات حفاظتی در دریافت کنندگان (31%) نشان داده است. واکسن آزمایشی دیگر با استفاده از وکتور آدنوویروس 26 و مدل جدیدتر RV144 است. اخیرا توانسته اند با استفاده ازاتصال آنتی بادی ضد HIV به سلولهای ایمنی، جمعیت سلولهای مقاوم به HIV را تولید کنند. این سلولها به بدن فرد با رفتارهای پرخطر برگردانده میشود و به این ترتیب ایمنی فرد را در مقابل ابتلا احتمالی به ویروس HIV افزایش میدهند. البته این مقاوم سازی هم در حد آزمایشی هست و باید مراحل تائید را بگذراند. اخیرا گروهی به نام موزائیک روی واکسنی از HIV کار می کنند که گونه های بیشتری از این ویروس را پوشش میدهد و تولید آنتی بادی میکند و میتواند ایمنی تا حدود 65% ایجاد کنند. محققان امیدوارند که تا سال 2023 نتایج کامل را بدست بیاورند.
درمان HIV:
در حال حاضر درمان قطعی برای این بیماری وجود ندارد ولی میتوان بیماری را کنترل کرد. با داروهای ضد ویروسی میتوان پیشرفت بیماری را کند کرد و مقدار ویروس در خون را کاهش داد. اگر این میزان کم غیر قابل تشخیص باقی بماند فرد مبتلا میتواند طولانی تربه زندگی خود ادامه دهد و خطر انتقال بیماری از طریق جنسی هم بسیار کاهش میابد. این داروها با مکانیسمهای مختلف ویروس را کنترل میکنند: مهار کننده اتصال و ادغام، مهار کننده آنزیم ریورزترانسکریپتاز، پروتئاز و اینتگرازاین داروها با مکانیسمهای مختلف ویروس را کنترل میکنند: مهار کننده اتصال و ادغام، مهار کننده آنزیم ریورزترانسکریپتاز، پروتئاز و اینتگراز.
داروهای مورد استفاده در درمان ایدز که مهار کننده آنزیم رونوشت بردار معکوس هستند شامل:
- Abacavir, or ABC (Ziagen)
- Didanosine, or ddl (Videx)
- Emtricitabine, or FTC (Emtriva)
- Lamivudine, or 3TC (Epivir)
- Stavudine, or d4T (Zerit)
- Tenofovir alafenamide, or TAF (Vemlidy)
- Tenofovir disoproxil fumarate, or TDF (Viread),
- Zidovudine or ZDV (Retrovir)
بهترین زمان شروع درمان:
به محض مشخص شدن نتیجه مثبت درمان باید آغاز شود. درمان آنتی ویروسی (ART: ANTIVIRAL THERAPY) به آهسته کردن روند بیماری و حفظ زندگی سالم برای سالها کمک میکند. ART ترکیبی از 2 یا 3 دارو است. اگر درمان به تعویق بیفتد، سیستم ایمنی آسیب بیشتری میبیند و خطر پیشروی به سمت ایدز بیشتر میشود. درمان باید دقیقا طبق تجویز پزشک انجام شود مثلا زمان معین، استفاده با یا بدون غذای خاص بعد از درمان حتی اگر میزان ویروس در خون به حد غیر قابل تعیین برسد باز هم باید درمان ادامه یابد در صورت کاهش پی در پی مقدار ویروس میتوان به موثر بودن درمان اطمینان داشت و خطر انتقال ویروس از بین میرود .
ترجمه و تنظیم: واحد R&D آزمایشگاه وحید، دکتر لیلا موسوی زاده، دکتر محمد وحید دستجردی
References
- The structural biology of HIV-1: mechanistic and therapeutic insights, Alan Engelman and Peter Cherepanov, Nat Rev Microbiol.; 10(4): 279–290. doi:10.1038/nrmicro2747.
- Wilen CB, Tilton JC, Doms RW. HIV: cell binding and entry. Cold Spring Harb Perspect Med. 2012;2(8): a006866. Published 2012 Aug 1. doi:10.1101/cshperspect.a006866https://www.hiv.gov/hiv-basics/overview/about-hiv-and-aids/what-are-hiv-and-aids
- https://en.wikipedia.org/wiki/HIV
- https://www.mayoclinic.org/diseases-conditions/hiv-aids/symptoms-causes/syc-20373524
- https://blog.ucdmc.ucdavis.edu/labbestpractice/index.php/2017/09/15/best-practices-for-hiv-12-screening-when-to-test-and-what-to-test/
- https://aidsinfo.nih.gov/understanding-hiv-aids/glossary/1648/replication