ویروس هرپس سیمپلکس و ساختمان ویروس HSV:
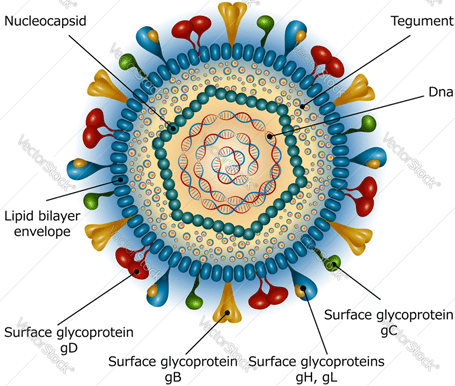
بعنوان هرپس نیز شناخته شده است. ویروس هایی از خانواده هرپس ویریده هستند که دارای ژنوم DNA دو رشته ای خطی هستند که در یک پوشش پروتئینی به نام کپسید قرار می گیرد و سپس لایه ای به نام تگومنت کپسید را می پوشاند و در نهایت دو لایه لیپیدی به نام انولوپ از ویروس محافظت می کند. این دو لایه لیپیدی حاوی گلیکوپروتئین هایی هست که در اتصال و ورود ویروس به سلول میزبان نقش موثری دارند (gB, gC, gD, gH, gL). معمولاً ویروس به دلیل داشتن پوشش لیپیدی در درجه حرارت اتاق یا خشک کردن کشته میشود.
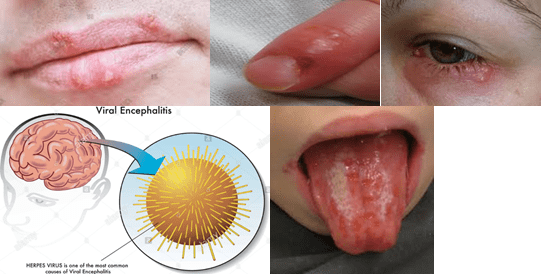
ویروس هرپس به دو نوع تقسیم بندی می شود: HSV-1, HSV-2 که نوع 1 بیشتر به هرپس دهانی و نوع 2 به هرپس ژنیتال یا تناسلی معروف است. شایع ترین مشکلاتی که هرپس 1 ایجاد می کند شامل: تب خال دهانی و لبی است و هرپس نوع 2 باعث ایجاد زخم در ناحیه تناسلی می شود. دوره کمون این بیماری یک هفته است. بین HSV-1 و HSV-2 شباهت های زیادی وجود دارد که باعث می شود افتراق بالینی آنها بسیار مشکل باشد.
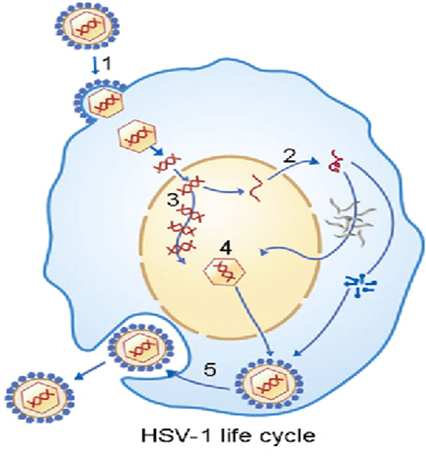
چرخه زندگی ویروس هرپس سیمپلکس:
ویروس از طریق گلیکوپروتئین های سطحی خود به گیرنده های خود در سطح سلول که غالبا هپارین سولفات هستند متصل می شود. سپس غشای لیپیدی ویروس با غشای سلول ادغام می شود و با ایجاد منفذی در غشاء سلول، کپسید حاوی ژنوم ویرس وارد سیتوپلاسم می شود و به هسته سلول می رود. در هسته سلول ژنوم ویروس آزاد شده و همانند سازی انجام می دهد و همه پروتئین های لازم برای تشکیل ویروس جدید ساخته می شود و سپس ژنوم حاوی کپسید پروتئینی از هسته خارج شده و پوشش لیپیدی خود را بدست آورده و از سلول جوانه می زند و به این ترتیب می تواند سایر سلول های سالم را نیز آلوده کند.
اما این همانند سازی لیتیک lytic ویروس است که منجر به تولید ویروس جدید میشود، در حالی که فرم خاموش یا latent نیز دارد که در سلول های عصبی بیشتر اتفاق می افتد و ژنوم ویروس در کروموزوم سلول ادغام می شود و برای مدت های طولانی نهفته باقی می ماند. مراحل همانند سازی هرپس ویروس را می توانید در شکل زیر مشاهده کنید.
علائم بیماری هرپس ویروس
علائم HSV-1 :
- زخم باز یا تاول در ناحیه صورت، دهان یا لب
- درد موقع جویدن غذا، بلع یا صحبت کردن
- خارش زخم و ناحیه اطراف زخم
- تورم غدد لنفاوی
- سر درد
- از دست دادن اشتها
- احساس خستگی
علائم HSV-2 :
- تاول و زخم داخل یا خارج ناحیه تناسلی که ممکن است بزرگ باشد یا کوچک و اغلب بصورت خوشه ای هستند
- احساس خارش یا سوزش در ناحیه تناسلی یا اطراف مقعد
- درد در پاها، باسن یا ناحیه تناسلی
- درد هنگام ادرار
- ترشحات غیر طبیعی آلت مرد
- ترشحات غیر طبیعی واژن
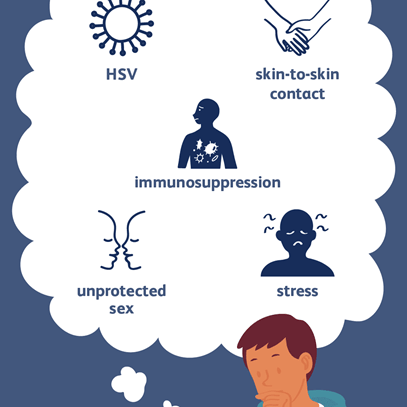
راه انتقال:
متاسفانه ویروس هرپس حتی وقتی هیچ علامتی از بیماری وجود ندارد میتواند به دیگران منتقل شود و بسیار مسری است. عفونت مجدد می تواند از طریق تماس دست از ناحیه آلوده به سایر نقاط پوست با خاراندن یا مالیدن پوست منتقل شود. HSV-1 از طریق ترشحات یا زخم روی پوست و از طریق بوسیدن، اشتراک مسواک یا خوراکی نیز می تواند منتقل شود. HSV-2 عموما از طریق تماس جنسی با فرد آلوده منتقل می شود. از آنجایی که HSV-2 میتواند از طریق مادر به نوزاد در حین تولد منتقل شود، زنان باردار مبتلا به هرپس تناسلی باید تحت نظر پزشک باشند و حتی ممکن است به انجام سزارین توصیه شوند. استرس، ضعف سیستم ایمنی، تماس جنسی پرخطر و تماس پوست با پوست از عوامل شایع تسهیل انتقال هرپس ویروس هستند (شکل زیر).
بیماریزایی ویروس:
هرپس ویروس سلول های عصبی را آلوده می کند و در این سلول ها بصورت مخفی در می آید. با تحریک و فشارهای عصبی ویروس از حالت خفته خارج می شود و فعال میشود. ویروس بعد از فعال شدن در سلول های عصبی از طریق شاخه های عصبی به پوست می رود و در آنجا تکثیر می کند که منجر به ایجاد تب خال می شود که به این حالت عود مجدد بیماری می گویند. ویروسهای هرپس سیمپلکس میتوانند مناطق مختلفی از بدن را آلوده کنند مانند ایجاد ضایعات در دهان و گلو، التهاب قرنیه و ملتحمه چشم (کراتوکونژکتیویت)، تب خالهای پوستی و انسفالیت .
حتی اخیرا بعنوان عامل تشدید کننده آلزایمر یا فراموشی نیز شناخته شده است. بطوری که پژوهشگران تایوانی میگویند اگر افرادی که در مراحل اولیه ابتلا به آلزایمر هستند داروهای ضدویروس هرپس را مصرف کنند، احتمال توسعه و گسترش این بیماری در آنها تا ۱۰ برابر کاهش مییابد. (خبرگزاری فارس). عفونت های هرپس ویروس نوع 1 دامنه وسیعی از بیماری ها را شامل می شود از جمله:
- هرپس لبی
- هرپس نوزادان
- فولیکولیت هرپسی
- گلادیاتروم هرپسی (نوعی عفونت پوستی هرپس ویروسی)
- تب خال انگشت یا whitlow (نوعی زخم دردناک هرپسی روی انگشت یا شست دست)
- عفونت چشمی هرپسی (در ایران شایعترین علت کوری قرنیهای، بیماری تراخم است)
- انسفالیت هرپسی
آلزایمر
بسته به نوع هرپس ویروس 1 فاکتورهای خطر برای عفونت هرپس 1 متفاوت است. بطور مثال در مورد هرپس لبی هر فعالیتی که باعث تماس فرد با بزاق بیمار بشود یک فاکتور خطر محسوب می شود. یا مثلا ریسک فاکتورها در تب خال انگشت در بچه ها مکیدن انگشت شست و جویدن ناخن است. در مورد انسفالیت جهش در ژن های خاص سلولی می تواند عامل خطر باشد.
برای تبخال هنوز درمان قطعی وجود ندارد و اگر ویروس وارد بدن شود تا پایان عمر همراه شخص خواهد ماند و در هنگام ضعف سیستم ایمنی بدن بروز مینماید. اگرچه در برخی بیماران و پس از چندین سال عود بیماری، به ناگهان تظاهر مجدد تبخال از بین میرود اما همچنان ناقل ویروس به دیگران خواهند بود. علت ۸۰ درصد ضایعات دستگاه تناسلی خارجی و مبهل، HSV-2 میباشد. ۲۰ درصد بقیه حاصل عفونت HSV-1 میباشد.
تشخیص ویروس هرپس سیمپلکس:
معمولا وجود عفونت هرپس ویروس از روی علائم قابل تشخیص است و نیازی به انجام تست تشخیصی وجود ندارد ولی در مواردی که علت ضایعه مشخص نباشد انجام تست توصیه می شود. انجام تست هرپس ویروس، سایتومگالوویروس، توکسوپلاسما و روبلا (سرخجه یا سرخک آلمانی 3 روزه) در قالب آزمایشی به نام TORCH انجام میگیرد. روش های تشخیصی برای هرپس ویروس شامل:
- کشت ویروس: در این روش نمونه بافت یا تراش زخم برای تست به آزمایشگاه فرستاده می شود.
- تست PCR: در این روش وجود ژنوم هرپس ویروس در نمونه خون و مایع نخاعی مورد بررسی قرار می گیرد. در این روش می توان HSV1 را از HSV2 افتراق داد.
- تست سرولوژیکی: در این روش مثل الایزا، وجود آنتی بادی علیه ویروس در نمونه خون مورد بررسی قرار می گیرد
- تعیین آنتی ژن ویروسی: در این روش که به کشت سلولی نیز ارجعیت دارد به دلیل این که سلول مورد نیاز برای کشت گران است و هر آزمایشگاهی ممکن است دسترسی نداشته باشد و از طرفی هم با ماندن نمونه و یا بر اثر بدی نقل و انتقال نمونه مشکل از بین رفتن ویروس را نداریم. در این روش نمونه جمع آوری شده از سلول های محل ضایعه بیمار با سواپ روی اسلاید فیکس می شود و با آنتی بادی نشاندار شده با مواد فلورسنت رنگ آمیزی می شود (روش فلورسنت مستقیم DFA) و سپس با میکروسکوپ فلورسنت بررسی می شود.
- برای افتراق بین HSV1, HSV2 یک گزینه مورد اعتماد انجام تست تشخیصی سرولوژیکی گلیکوپروتئین G است : (gG-1, gG-2) که به روش الایزا انجام می گیرد. گزینه دیگر انجام تست وسترن بلات است که در این روش پروتئین های مخصوص HSV1 و HSV2 از سلول های آلوده بیمار استخراج و روی بلات فیکس می شوند و با استفاده از آنتی بادی علیه هر پروتئین وجود یا عدم وجود پروتئین مربوط به هر HSV مشخص می شود. البته این روش بصورت تجاری در دسترس آزمایشگاه ها نیست. چون این تست هم گران است هم زمان بر.
- تست Tzank smear : این روش الان زیاد مرسوم نیست. این تست به بررسی تغییر شکل سلول های آلوده به هرپس سیمپلکس می پردازد. در این سلول ها اجزاء داخلی سلول بزرگ می شوند و تشکیل سلول هایی با چند هسته را می دهند. اسمیر تهیه شده با رنگ آمیزی رایت-گیمسا زیر میکروسکوپ مورد بررسی قرار می گیرد. این روش حساسیت پایینی دارد چون نمی تواند بین HSV-1 و HSV-2 را افتراق دهد. این تست در زمان اورژنسی انجام می گیرد وقتی که تست جایگزینی در دسترس نباشد. البته این تست بیشتر برای تشخیص HSV-2 بکار می رود.
تفسیر نتایج تست آنتی بادی هرپس سیمپلکس:
یک نتیجه مثبت آنتی بادی IgM علیه HSV-1, HSV-2 نشانگر عفونت فعال یا عفونت اخیر میباشد. یک نتیجه مثبت آنتی بادی IgG علیه HSV-1, HSV-2 نشانگر عفونت عفونت قبلی است. افزایش قابل ملاحظه در میزان آنتی بادی IgG، حاصل از مقایسه نتیجه بیماری حاد با بهبود یافته، می تواند نشانه عفونت فعال یا اخیر باشد. نتایج آنتی بادی HSV منفی در فردی که با ویروس تماس داشته است نشانه این است که زمان مناسبی برای تست نبوده است چون میزان آنتی بادی به حد اندازه گیری نرسیده است و باید تکرار شود.
IgM برای تعیین عفونت حاد بیشتر کاربرد دارد (قابل تعیین تا 10 روز پس از عفونت) و اگر به همراه IgG مثبت شد ممکن است دوره عود مجدد عفونت اتفاق افتاده باشد. در موارد عفونت با هرپس ژنیتال یا HSV-2 نیز IgG قابل تعیین است. تنها راه این که این IgG متعلق به کدام ویروس است، هرپس تناسلی یا دهانی، بررسی علائم بیماری است. از آنجایی که تولید آنتی بادی IgG حدود 16-12 هفته طول می کشد بنابراین ممکن است جواب منفی کاذب علیرغم وجود عفونت مشخص شود که باید دوره پنجره را در نظر گرفت و آزمایش دوباره تکرار شود.
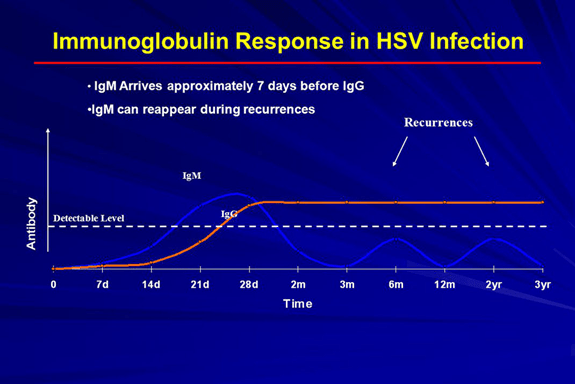
در شکل بالا دوره های تشخیص آنتی بادی علیه ویروس هرپس سیمپلکس را نشان می دهد. در صورتی که تست IgM مثبت شود و IgG منفی شود احتمالا علامت وجود عفونت اخیر ویروس هرپس است. هرچند ممکن است مثبت کاذب باشد و اگر فرد هیچ علامتی نداشته باشد مدتی بعد دوباره باید تست IgG را تکرار کرد.
درمان ویروس هرپس سیمپلکس:
عفونت هرپس ویروسی به طور کامل نمی تواند درمان شود و تنها با کاهش علائم میتوان نشانه ها را تسکین داد. در واقع هدف از درمان پیشگیری از گسترش عفونت، کنترل بیماری، کاهش بروز خطرات، کاهش درد، شروع برنامههای آموزشی و مشاورهای و استفاده از داروهای ضد ویروسی است. از جمله داروهای موثر برای عفونت هرپس ویروسی:
- آسیکلوویر: با مهار همانند سازی ویروس تکثیر ویروس را کند می کند و دوره عفونت را کاهش میدهد.
- والاسیکلوویر که پیش ساز آسیکلوویر است و در بدن به آسیکلوویر تبدیل میشود.
- فامسیکلوویر
- پمادهای ضد ویروسی گیاهی مثل: میرتوپلکس، آفتوپلکس و ملیسان که در تسکین درد موثر هستند
- برخی از ترکیبات گیاه مریم گلی نیز میتوانند از اتصال ویروس به سلول جلوگیری کنند و به این ترتیب آنرا غیر فعال میکنند.
واکسیناسیون و پیشگیری از بیماری ویروس هرپس:
چندین واکسن نوترکیب یا ریکامبیننت در حال حاضر مورد بررسی قرار گرفته است. شواهدی بدست آمده که نشان می دهد ممکن است این واکسن ها بتوانند میزان شیوع و شدت عود مجدد بیماری را کاهش دهند اما قابلیت آنها در پیشگیری از عفونت اولیه با هرپس ویروس هنوز تائید نشده است. البته جلوگیری از عفونت اولیه بیشتر در بیماران با ضعف سیستم ایمنی اهمیت بیشتری دارد. در حال حاضر بیشتر این واکسن ها روی حیوانات آزمایش شده اند و آزمایشات بیشتری نیاز است تا مورد تائید برای استفاده در انسان قرار بگیرد.
برای پیشگیری از انتقال این ویروس، افرادی که دچار هرپس شده اند باید از تماس نزدیک مثل بزاقی یا جنسی با افراد دیگر اجتناب کنند. کسی که یک بار به هرپس (HSV-1) مبتلا می شود دوباره می تواند این بیماری را بگیرد منتها این بار مستعد عفونت تناسلی با HSV-2 نیز میباشد. بنابراین توجه به نکات و روش های پیشگیری مثل استفاده از کاندوم در ایجاد رابطه جنسی مهم است.
تکثیر ویروس هرپس سیمپلکس (عامل تبخال):
ترجمه و تنظیم: واحد R&D آزمایشگاه وحید، دکتر لیلا موسوی زاده، دکتر محمد وحید دستجردی
رفرنس:
- Saleh D, Sharma S. Herpes Simplex Type 1. [Updated 2019 May 6]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2019 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK482197/
- Herpes Simplex Virus Type 1 infection: overview on relevant clinico-pathological features. J Oral Pathol Med. 2008 Feb;37(2):107-21. doi: 10.1111/j.1600-0714.2007.00586. x. Arduino PG1, Porter SR.
- Whitley R, Kimberlin DW, Prober CG. Pathogenesis and disease. In: Arvin A, Campadelli-Fiume G, Mocarski E, et al., editors. Human Herpesviruses: Biology, Therapy, and Immunoprophylaxis. Cambridge: Cambridge University Press; 2007. Chapter 32. Available from: https://www.ncbi.nlm.nih.gov/books/NBK47449/ https://www.webmd.com/genital-herpes/pain-management-herpes#1
- Singh A, Preiksaitis J, Ferenczy A, Romanowski B. The laboratory diagnosis of herpes simplex virus infections. Can J Infect Dis Med Microbiol. 2005;16(2):92–98.
- https://www.vectorstock.com/royalty-free-vector/diagram-of-herpes-simplex-virus-particle-structure-vector-19725537
- https://www.verywellhealth.com/herpes-causes-risk-factors-1068800
- https://virology-online.com/viruses/HSV2.htm
- https://www.who.int/news-room/fact-sheets/detail/herpes-simplex-virus
- https://labtestsonline.org/tests/herpes-testing
- https://www.pulse-clinic.com/herpes