تست لاکتات دهیدروژناز
Lactate Dehydrogenase
1- این تست به چه نام های دیگری شناخته میشود؟
LDH
2- هدف از انجام تست چیست؟
آنزیم درون سلولی لاکتات دهیدروژناز به طور وسیع در بافتهای بدن یافت میشود.
این بافتها شامل: کلیه، کبد، قلب، ماهیچههای اسکلتی، مغز و ریه هستند. افزایش سطح لاکتات دهیدروژناز معمولاً بعد از مرگ سلولی و آزاد شدن این آنزیم درون خون اتفاق میافتد.
لاکتات دهیدروژناز به تنهایی یک تست اختصاصی نیست؛ زیرا این آنزیم در آسیبهای بافتی گوناکون قابل اندازه گیری است. با این وجود افزایش این آنزیم در کنار سایر علائم کلینیکی و تستهای تکمیلی برای تشخیص بیماریهای نارسایی ریه (COPD)، دیستروفیهای عضلانی و آنمی پرنیشیوز مفید است.
با استفاده از روش الکتروفورز ایزوآنزیمهای مختلف لاکتات دهیدروژناز جداسازی میشوند. هر کدام از این ایزوآنزیمها ویژگیهای خاص فیزیکی خود را دارند.
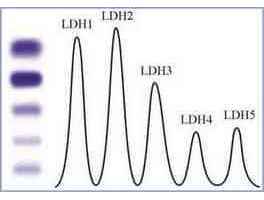
پراکندگی ایزوآنزیمهای مختلف لاکتات دهیدروژناز به صورت زیر است:
- LD1 و LD2 در اریتروست ها و بافت های قلبی حضور دارند.
- LD3 معمولا در ریه، طحال، پانکراس و جفت تولید میشود.
- LD4 و LD5 از ماهیچه های اسکلتی و کبد حاصل میشوند.
این ایزوآنزیمها الگوهای مختلف بیماری را نشان میدهند. اندازه گیری آنها به صورت جداگانه، برای افتراق بین بیماریهای مختلف کمککننده است.
3- این تست چه زمانی در خواست میشود؟
-برای افراد دارای علائم بیماری ریوی، عضلانی، آنمی همولیتیک، کبدی و هر گونه آسیب بافتی یا سلولی تست لاکتات دهیدروژناز در کنار سایر تستهای تکمیلی درخواست میشود.
4- تستهای آزمایشگاهی مکمل لاکتات دهیدروژناز کداماند؟
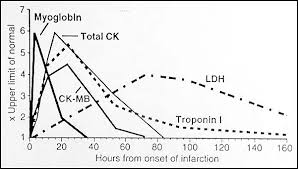
CPK: آنزیم کراتینکیناز با غلظت بالا در قلب و ماهیچههای اسکلتی و با غلظت پایین در بافت مغز یافت میشود. به علت نقش این آنزیم در کاتابولیسم طبیعی بافت، مقدار بالاتر از حد نرمال این آنزیم نشان دهنده تروما به بافت حاوی کراتینکیناز است.
کراتینکیناز در انفارکتوسهای قلبی(MI) زودتر از لاکتات دهیدروژناز و التهاب ماهیچههای اسکلتی افزایش مییابد.
میوگلوبین: یک پروتئین عضلانی متصل شونده به اکسیژن است که در ایسکمی، تروما یا التهاب عضله وارد جریان خون میشود. در انفارکتوس حاد قلبی (AMI) میزان این پروتئین زودتر از لاکتات دهیدروژناز و بعد از درد قفسه سینه ظاهر میشود.
AST-ALT: مقدارآنزیم ALT در یرقان انسدادی، سرطان کبد، سکته قلبی وسیع، کبدچرب و اعتیاد مزمن به الکل (سیروز الکلی)، هپاتیتهای سمی یا ویروسی و پانکراتیت افزایش پیدا میکند.
مقدار AST در هپاتیت مزمن و حاد، سیروز فعال کبد(ناشی ازمصرف دارو ، الکل و..)، سرطان کبد و نکروز ناشی از آن، هپاتیت الکلی و سندرومReye افزایش پیدا میکند.
تروپونین: تروپونین I و تروپونین T پروتئینهای موجود در عضله مخطط هستند. این پروتئینها یک ساعت بعد از انفارکتوس قلبی از بافت میوکارد قلب آزاد میشوند. در ایالات متحده آزمایش تروپونین به دلیل اختصاصیت و حساسیت بالا، به عنوان یک مارکر اصلی در انفارکتوس حادمیوکارد و انفارکتوس مجدد، جانشین آزمایش CKMB شده است.
5- چه نوع نمونه ای برای این تست درخواست میشود؟
نمونه خون
مایعات بدن:
آنزیم لاکتات دهیدروژناز در سلولهای مختلف بدن حضور دارد. براساس ارگان درگیر شونده، مایع مورد نظر آزمایش میشود. مایع مغزی نخاعی، مایع پلورال و مایع پریتوئن از جمله نمونهها هستند.
6-مراجعه کننده قبل ازا نجام آزمایش باید چه شرایطی را رعایت کند؟
- مصرف داروهای آمفوتریسین B، استروئیدهای آنابولیک، آسپیرین، آزیترومایسین، کاپتوپریل، سفوتاکسیم، سفوکسیتین، ایبوپروفن، ایمی پرامین، کدئین، مورفین و… قبل از انجام آزمایش، باعث افزایش کاذب لاکتات دهیدروژناز میشوند.
- مصرف داروهای آمیکاسین، آسکوربیک اسید، سفوتاکسیم، مترونیدازول و… قبل از انجام آزمایش، باعث کاهش کاذب لاکتات دهیدروژناز میشوند.
- ورزشهای سنگین قبل از انجام آزمایش میزان لاکتات دهیدروژناز را تا 50 درصد افزایش میدهد.
7- نحوه جمع آوری نمونه چگونه است؟
نمونه خون وریدی با رعایت نکات زیر جمع آوری میشود:
- قبل از جمع آوری نمونه، مراجعه کننده احراز هویت میشود.
- قبل از نمونه گیری، ازحساسیتهای مراجعه کننده به ضدعفونی کنندهها و مواد لاتکس سوال میشود.
- داروهای مصرفی سوال و سپس ثبت میشوند.
- ظرفهای نمونهگیری متناسب با تست انتخاب میشود. ضد انعقاد اگزالات باعث کاهش فعالیت لاکتات دهیدروژناز میشود.
آنزیم لاکتات دهیدروژناز پلاکت، در دورهای بالای سانترفیوژ آزاد میشود و آنزیم را به صورت کاذب افزایش میدهد. در نتیجه نمونه سرم همواره ارجح است.
– قبل از انجام آزمایش، متناسب با روش انجام و شرایط فیزیولوژیک تست، رژیم غذایی برای مراجعه کننده در نظر گرفته میشود. این آزمایش نیاز به ناشتایی ندارد.
8- بهترین روشهای انجام تست کداماند؟
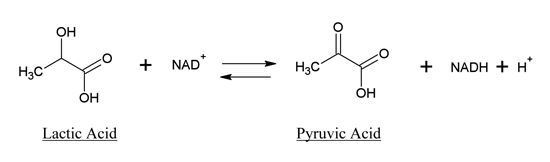
برای اندازهگیری لاکتات دهیدروژناز نمونه خون معمولا از روشهای کینتیک “تبدیل لاکتات به پیروات” یا “تبدیل پیروات به لاکتات” استفاده میشود.
روش کینتیک تبدیل پیروات به لاکتات:
در این روش پیروات در حضور لاکتات دهیدروژناز با NADH و H+ واکنش میدهد.
محصول این واکنش لاکتات وNAD+ است. سرعت تبدیل NADH به NAD+، با سطح آنزیم لاکتات دهیدروژناز نمونه متناسب است
9- چه عواملی باعث تداخل و ایجاد نتایج کاذب در انجام تست میشود؟
- عدم رعایت شرایط قبل از انجام آزمایش
- عدم رعایت نحوه نمونه گیری صحیح
- همولیز نمونه خون نتایج کاذب ایجاد میکند . حدود 1 درصد همولیز گلبولهای قرمز باعث افزایش کاذب لاکتات دهیدروژناز به میزان 70درصد میشود.
- میزان آنزیم لاکتات دهیدروژناز خانمها در طول روز افزایش مییابد.( در زمان بعد از ظهر حدود 40 درصد بیشتر از زمان صبح است)
- انجماد و ذوب نمونه باعث کاهش میزان لاکتات دهیدروژناز میشود.
10- نتایج این تست چگونه گزارش میشود؟
محدوده نرمال مرجع متناسب با روش انجام تست متفاوت است. در آزمایشگاه تشخیص پزشکی وحید برای اندازه گیری سطح LDHنمونه از روش کینتیک پیروات به لاکتات استفاده میشود.
افزایش آنزیم لاکتات دهیدروژناز در شرایط زیر مشاهده میشود:
- این آنزیم 36 تا 65 ساعت بعد از انفارکتوس قلبی افزایش مییابد. سطح LDH نسبت یه تست های AST وCPK به مدت بیشتری بعد از حمله قلبی در خون بالا میماند.
- در بیماری های نارسایی ریه ( (COPDبعد از احساس اولین درد سینه، میزان LDH شروع به افزایش میکند. 1 تا 2 روز بعد از دورهی بیماری سطح AST نرمال و LDH بالا است.
- نارساییهای قلبی
- بیماریهای کبدی(سیروز، الکلیسم، هپاتیت حاد ویروسی)
- نئوپلاسم بدخیم، سرطان، لوکمیا و لنفوما
- هایپوتیروئیدیسم
- بیماری ریه
- بیماری ماهیچههای اسکلتی(دیستروفی ماهیچه) و آسیب ماهیچه
- آنمی مگالوبلاستیک و پرنیشیوز، آنمی همولیتیک، بیماری گلبول قرمز داسی شکل
- بیماریهای مرتبط با سیستم عصبی مرکزی
- بیماریهای کلیوی و روده
- در بیماری های Angina و پری کاردیت میزان LDH افزایش نمییابد.
کاهش لاکتات دهیدروژناز در بیماریهای پوستی مشاهده میشود.
مایع پلورال: برای افتراق بین ترانسودا و اگزودا در موارد پلورال افیوژن(تجمع زیاد مایع درفضای جنب)، سطح LDH مایع پلورال تعیین میشود. LDH درموارد التهاب مایع پلورال (اگزودا) افزایش مییابد.
مایع پریتوئن: برای افتراق پریتئونیت ثانویه باکتریایی از پریتئونیت خودبه خودی باکتریایی، سطح LDH مایع پریتوئن(آسیت) تعیین میشود.
مایع مغزی-نخاعی: انتشار LDH به درون مایع مغزی-نخاعی میتواند در نتیجه مرگ سلولی رخ دهد. بنابراین افزایش LDH نشاندهنده نكروزسلولی در تعدادی ازم وارد پاتولوژيك مانند مننژيت است. افزایش LDH مایع مغزی-نخاعی در تومورهای مغزی اولیه، متاستاز سیستم عصبی مرکزی، هیدروسفالی و ایسکمی مغزی مشاهده میشود.
اندازه گیری ایزوآنزیمهای مختلف لاکتات هیدروژناز به روش الکتروفورز برای موارد تشخیصی زیر به کار میرود:
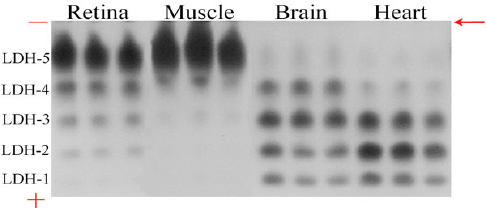
- در حالت نرمال نسبت LD1 به LD2 بین 0.5 – 0.8 است ولی در نارساییهای قلبی، آنمی مگلابلاستیک(پرنیشوز و کمبود فولات)، آنمی همولایتیک و نارسایی کلیه این نسبت افزایش می یابد که به آن Flip می گویند.
- زمانی که نسبت LD1 به LD2 بین 0.82 – 0.99 اندازه گیری میشود، احتمال خطر حمله قلبی حاد وجود دارد. نسبت > 1 حمله قلبی حاد را تایید می کند. در صورتی که مقدار MCV بالا باشد احتمال بیماری آنمی مگالوبلاستیک نیز وجود دارد.
- ایزوآنزیم CKMB در حمله قلبی زودتر از LD افزایش مییابد بنابراین تشخیص قطعی با اندازه گیری این آنزیم امکان پذیر است.
- در بیماری آنژیا LD توتال ثابت میماند ولی نسبت LD1به LD2 افزایش مییابد.
- در بیماریهای نئوپلازیا، هایپوتیروئیدیسم، مونونوکلئوز عفونی و دیگر شرایط التهابی، اورمیا و نکروز سطحLD توتال بالا است ولی درصد هیچکدام از ایزوآنزیمها افزایش نمییابد.
- در بیماری های سرطان ، لنفومای بدخیم، پنومونی و نارسایی ریوی مقدار LD3 افزایش مییابد.
- در بیماریهای قلبی، ادم ریوی حاد، سیروز کبد، هپاتیت، آسیبهای ماهیچهای مثل تروما و الکلیسم مقدار LD5 افزایش مییابد.

تهیه شده توسط گروه تحقیق و توسعه آزمایشگاه پاتوبیولوژی وحید

Vahid Department Research & Development
www.mayocliniclabs.com
Laboratory and Diagnostic Tests A MANUAL OF
Laboratory Test Handbook